单独TCT检测和TCT联合HPV检测在农村35~64岁妇女宫颈癌筛查中发现异常的病理结果比较
作者: 魏雪芹
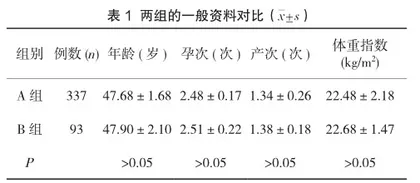
【摘要】目的:单独薄层液基细胞学检查(Thinprep Cytologic Test, TCT)检测和TCT+人乳头状瘤病毒(human papillomavirus,HPV)联合检测在农村35~64岁妇女宫颈癌筛查中发现异常的效果分析。方法:研究时间为2021年1月1日—2021年12月31日,选择本县辖区35~64岁农村妇女宫颈癌筛查人群作为研究对象。单独接受TCT筛查发现异常做阴道镜检查的337例,包括阴道镜下宫颈活组织检查219例(A组);接受TCT+HPV联合筛查发现异常做阴道镜检查的93例,包括阴道镜下宫颈活组织检查85例(B组)。结果:A组接宫颈低度病变检出率为12.79%(28/219)、高度病变检出率为15.98%(35/219)、宫颈癌检出率为2.28%(5/219)、宫颈见挖空细胞样改变5.48%(12/219),尖锐湿疣检出率为0.46%(1/219)、慢性宫颈炎检出率为62.56%(137/219)、宫颈息肉检出率为1.37%(3/219);B组宫颈低度病变检出率为18.82%(16/85)、宫颈高度病变检出率为18.82%(16/85)、阴道壁高度病变检出率为2.28%(1/85)、宫颈浸润癌检出率为2.28%(1/85)、慢性宫颈炎检出率为60%(51/85)。联合诊断的宫颈病变检出率更高(P<0.05)。结论:在宫颈癌筛查工作中联合使用TCT、HPV这两种检测技术,能够有效提升诊断准确率,能够及早发现患者病情并及早采取有效治疗措施,有助于促进改善患者的预后。
【关键词】宫颈癌;薄层液基细胞学检查;人乳头状瘤病毒;联合检测
Comparison of Pathological Results of Abnormal Detection of Cervical Cancer in Rural Women Aged 35~64 Years by TCT alone and TCT+HPV Combined Detection
WEI Xueqin
Wuhe County Maternal and Child Health and Family Planning Service Center, Bengbu, Anhui 233300, China
【Abstract】Objective: To analyze the effect of Thinprep Cytological Test (TCT) alone and TCT+human papillomavirus (HPV) combined detection in detecting abnormalities in cervical cancer screening among rural women aged 35~64 years. Methods: The study period was from January 1, 2021 to December 31, 2021. The cervical cancer screening population of rural women aged 35 to 64 years in the county area was selected as the research object. 337 patients who received TCT screening alone and found abnormalities underwent colposcopy, including 219 patients who underwent cervical biopsy under colposcopy (Group A). 93 cases who underwent TCT+HPV combined screening and found abnormalities underwent colposcopy, including 85 cases of cervical biopsy under colposcopy (Group B). Results: In Group A, the detection rate of low-grade cervical lesions was 12.79% (28/219), the detection rate of high grade cervical lesions was 15.98% (35/219), the detection rate of cervical cancer was 2.28% (5/219), the detection rate of hollowed out cell like changes in the cervix was 5.48% (12/219), the detection rate of condyloma acuminatum was 0.46% (1/219), the detection rate of chronic cervicitis was 62.56% (137/219), and the detection rate of cervical polyps was 1.37% (3/219). In Group B, the detection rate of low-grade cervical lesions was 18.82% (16/85), the detection rate of high grade cervical lesions was 18.82% (16/85), the detection rate of high vaginal wall lesions was 2.28% (1/85), the detection rate of invasive cervical cancer was 2.28% (1/85), and the detection rate of chronic cervicitis was 60% (51/85). The detection rate of cervical lesions with combined detection was higher (P<0.05). Conclusion: The combined use of TCT and HPV detection techniques in cervical cancer screening can effectively improve the diagnostic accuracy, detect the patient’s condition as early as possible, and take effective treatment measures as early as possible, contributing to improving the prognosis of patients.
【Key Words】Cervical cancer; Thinprep Cytological Test; Human papillomavirus; Combined detection
宫颈癌是妇科常见的恶性肿瘤,是女性生殖道主要恶性肿瘤之一,严重危害了患者的生命健康及生活质量。当前国内外宫颈癌发生率呈逐步上升趋势,同时可见低龄化的趋势,已成为一种公共卫生疾病[1]。宫颈病理学检查是临床诊断宫颈癌较为常用的方法与金标准,但是对患者有一定的创伤,且检测时间比较长。薄层液基细胞学检查(Thinprep Cytologic Test, TCT)是利用宫颈刷刷取宫颈表面及部分宫颈管以获取脱落细胞,通过专业细胞机进行全自动化的制片,然后对细胞进行分类及判断,可提高对上皮细胞内病变的检出率。宫颈癌的发生人乳头状瘤病毒(human papillomavirus,HPV)感染密切相关,99%以上的宫颈癌组织中都可检测到HPV DNA[2-3]。本文比较了单独TCT检测和TCT+HPV联合检测在农村35~64岁妇女宫颈癌筛查中发现异常的效果分析,现报道如下。
1 资料与方法
1.1 一般资料
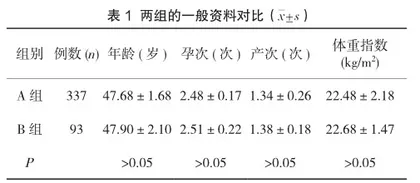
研究时间为2021年1月1日—2021年12月31日,选择本县辖区35~64岁农村妇女宫颈癌筛查人群作为研究对象。单独接受TCT筛查发现异常做阴道镜检查的337例,包括阴道镜下宫颈活组织检查219例(A组);接受TCT+HPV联合筛查发现异常做阴道镜检查的93例,包括阴道镜下宫颈活组织检查85例(B组)。纳入标准:筛查对象知情同意本研究;所有人群都在检查前3d没有进行阴道上药、冲洗及性生活等行为;居住在本县辖区大于6个月或本县户籍的35~64岁农村妇女;年龄35~64岁;本次研究得到医院伦理委员会的批准。排除标准:筛查资料缺乏者;妊娠与哺乳期妇女;合并高危传染性疾病者。两组人群的的年龄、孕次、产次、体重指数等对比无明显差异(P>0.05),见表1。
1.2 检查方法
1.2.1 TCT检查 在阴道扩张器的作用下使患者阴道充分暴露,将宫颈分泌物轻拭干净,在宫颈外口、宫颈管使用宫颈刷顺时针旋转,圈数为4~5圈,缓慢取出之后将脱落的细胞储存在TCT细胞保存液瓶中,然后使用TCT检测系统以及配套试剂进行检测。
1.2.2 HPV DNA检测 在宫颈口处使用宫颈刷顺时针旋转,共计5圈,然后将宫颈刷取出,在取样管中保存,做好标记。使用的检测仪器为全自动核酸分子杂交仪,检测方法为PCR-反向点杂交法,试剂来源于深圳亚能生物公司,严格按照操作标准进行操作。
1.2.3 病理检查 采用阴道镜下取宫颈活组织进行病理检查(多点组织活检),将该检查结果作为最终的确诊结果,对单独TCT检测和TCT+HPV联合检测的实际效果进行分析。
1.3 统计学方法
采用SPSS 22.0统计学软件进行数据分析。计数资料采用(%)表示,进行x2检验,计量资料采用(x±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 A组
A组TCT检查337例人群中,非典型意义鳞状细胞(ASC-US)检出率为56.08%(189例)、非典型意义腺细胞AGUS检出率为0.59%(2例),非典型鳞状细胞不能排除高度病变(ASC-H)检出率为7.72%(26例),低度鳞状上皮内病变(LSIL)检出率为22.55%(76例),高度鳞状上皮内病变(HSIL)检出率为13.06%(44例)。接受阴道镜病理活检的219例人群中,宫颈低度病变检出率为12.79%(28/219)、高度病变检出率为15.98%(35/219)、宫颈癌检出率为2.28%(5/219)、宫颈见挖空细胞样改变5.48%(12/219)尖锐湿疣检出率为0.46%(1/219)、慢性宫颈炎检出率为62.56%(137/219)、宫颈息肉检出率为1.37%(3/219)。
2.2 B组
TCT+HPV检测结果异常93例中,ASC-US、ASCUS-H、LSIL、HSIL、HPV感染高危阳性检出率分别为25.81%(24例)、9.68%(9例)、20.43%(19例)、12.90%(12例)、97.85%(91例)。接受阴道镜加病理活检的85例人群中,发现宫颈低度病变检出率为18.82%(16/85)、宫颈高度病变检出率为18.82%(16/85)、阴道壁高度病变检出率为2.28%(1/85)、宫颈浸润癌检出率为2.28%(1/85)、慢性宫颈炎检出率为60.00%(51/85)。
2.3 检出率对比
B组的病理结果LSIL以上检出率明显比A组更高(P<0.05),且B组进一步接受阴道镜检查加病理活检的患者比如也显著更高。
3 讨论
宫颈癌对女性健康具有很大的威胁,在多种因素的作用下,导致宫颈癌的发病率逐年升高,也引起了社会广泛关注。宫颈癌的早期症状不明显,进行宫颈癌筛查对疾病的早期发现具有重要意义[4]。巴氏检查为传统方法,诊断正确率相对比较高,但是检测成本大,且会耗费大量人力资源[5]。TCT是将宫颈样本病变细胞收集于特别保存液中,收集了所有的样本,可将采样器上的细胞几乎完整地保留在液体中,细胞保持天然形态和机械均匀分散,制成的细胞标本均匀清晰,细胞不重叠,具有很好的检查重复性,提高了宫颈癌的检出率和组织活检的确认率[6-7]。
单独使用TCT方法进行宫颈癌筛查结果异常异常检出率低,造成一定漏诊率会延误患者诊治。且对TCT发现意义不明确的非鳞状上皮细胞疾病后再通知人群进行免费阴道镜检查或自费HPV检查时,很多农村女性人群需来回往返因出行困难或怕花钱等原因不愿继续检查,容易产生误解、造成很多漏诊失诊现象,给后续随访工作带来很多困难[8]。HPV是常见女性生殖道感染病原体,迄今发现的HPV接近200多种,可在在不同程度上参与宫颈鳞状上皮内病变与宫颈癌的发生[9]。HPV中的E6和E7蛋白的过表达可促使P53和pRB蛋白的释放,使宿主细胞进入永生化状态,导致宫颈上皮瘤变以至于癌变[10]。本研究显示在TCT联合HPV检测,可以有效筛查出患者的HPV感染阳性情况,这对于判断宫颈病变也有重要作用。联合筛查中发现HPV感染引起宫颈病变(低度和高度病变)发生率为97.06%(33/34),其中3例TCT阴性、HPV16型或53型阳性感染。