血液透析联合血液灌流对CKD-MBD患者疗效的Meta分析
作者: 林雪 蔡文钦 周巧燕 韩晶晶 陈婉婷 胡清萍 鲍玲鑫
【摘要】 目的 Meta分析血液透析联合血液灌流及常规血液透析对慢性肾脏病-矿物质骨代谢异常(CKD-MBD)患者的临床疗效、血钙浓度、血磷浓度及全段甲状旁腺激素的影响。方法 以慢性肾脏病-矿物质骨代谢异常、血液透析、血液灌流、Chronic kidney disease-mineral bone metabolism abnormality 、Hemodialysis、Hemoperfusion 、CKD-MBD、HD、HP为检索词,检索中国知网数据库、万方数据库、维普数据库、PubMed、Web of science、Science direct等2023年1月前的数据,进行文献筛选、质量评价和数据资料提取。使用R4.2.2软件分析各项指标的比值比(odds ratio,OR)、标准化均数差(standardised mean difference,SMD),并计算对应的95%置信区间。结果 纳入35篇相关期刊文献,共2906例患者,其中血液透析联合血液灌流治疗1460例,常规血液透析治疗1446例。Meta分析结果显示,与常规血液透析相比,血液透析联合血液灌流治疗能进一步提高CKD-MBD患者临床疗效(OR=4.35,95%CI:3.48~5.44),血钙浓度更高(SMD=1.09,95%CI:0.69~1.50),血磷浓度(SMD=-1.70,95%CI:-1.94~-1.47)及iPTH浓度更低(SMD=-2.69,95%CI: -4.20~-1.17)。结论 血液透析联合血液灌流治疗CKD-MBD比常规血液透析临床疗效更好,进一步提高血钙并降低血磷、iPTH水平。
【关键词】 血液透析;血液灌流;慢性肾脏病;矿物质骨代谢异常;Meta分析
中图分类号 R692.5 文献标识码 A 文章编号 1671-0223(2023)13--06
慢性肾脏病(chronic kidney disease,CKD)是慢性病研究热点之一。流行病学研究显示,18岁以上成年人中CKD患病率为10.8%[1]。CKD发展到中后期,常伴随矿物质骨代谢异常,出现慢性肾脏病-矿物质骨代谢异常(chronic kidney disease-mineral bone metabolism abnormality,CKD-MBD)[2]。CKD-MBD表现为甲状腺功能亢进,全段甲状旁腺激素(intact parathyroid hormone,iPTH)含量上升,低血钙、高血磷,骨骼代谢异常,甚至会出现转移性钙化,严重降低了患者的生活质量,增加了心血管事件风险。
临床上主要通过血液透析、血液灌流、药物替代及甲状旁腺切除等方法纠正CKD-MBD患者体内矿物质骨代谢异常。其中,血液透析(hemodialysis,HD)通过带有透析器的体外循环系统,清除体内的有害物质和多余水分,维持患者体内矿物质代谢平衡;血液灌流(hemoperfusion,HP)通过固态吸附剂的灌流器,清除某些外源性或内源性毒素,调节体内代谢物质。两种治疗方式均能达到净化血液的目的,但血液透析联合血液灌流是否能进一步提高临床疗效还未有定论。本研究整合不同研究者对CKD-MBD血液透析疗效的研究,通过Meta分析评估血液透析联合血液灌流和常规血液透析治疗CKD-MBD患者的临床症状、血钙、血磷及iPTH浓度差异,为CKD-MBD患者治疗提供理论支持。
1 资料与方法
1.1 文献检索
在中国知网数据库(CNKI)、万方数据库、维普数据库、PubMed、Web of science、Science Direct等大型数据库中,以慢性肾脏病-矿物质骨代谢异常、血液透析、血液灌流、Chronic kidney disease-mineral bone metabolism abnormality、Hemodialysis、Hemoperfusion、CKD-MBD、HD、HP为检索词。搜索范围为自建库以来至2023年1月以前发表的期刊论文。
1.2 文献纳入和排除标准
1.2.1 纳入标准
(1)符合CKD-MBD诊断标准[3]:诊断为CKD且具有以下1个及以上表现,①磷、钙、iPTH代谢异常;②骨骼在病理学上的异常;③组织出现钙化现象,尤指血管中层或其他软组织。
(2)患者符合临床疗效判定标准[3]:治疗后患者不良症状显著改善或消失为显效;治疗后患者关节、骨头疼痛有所减轻、瘙痒症状缓解为有效;治疗后患者临床症状无改善甚至死亡为无效。总有效率=(显效+有效)例数/总病例数×100%。
(3)研究类型:研究包含CKD-MBD患者临床疗效及血钙、血磷、iPTH等指标的随机对照研究。
(4)对同一作者、同一类型出现多篇文献研究,纳入最新、数据最全的报道。
1.2.2 排除标准
(1)研究中未采用常规血液透析。
(2)采用除常规血液透析、血液灌流外其他血液净化治疗手段。
(3)相关文献不能提供符合研究者要求的不同变量间的相关关系(生化标志物或总体疗效)或不能用统计程序得到相关系数的数据。
(4)研究样本中对实验设置表达不够明朗、变量数据模糊的文献。
(5)研究设计不严谨,数据录入错误。
1.3 文献筛选
由3名研究人员独立进行检索文献、筛选文献、质量评估和交叉核对。若遇分歧,可通过第三方协议仲裁;若因信息不足而难以达成一致,则返回原始文献查找证据或发送电子邮件咨询原作者,或者向第三方提出帮助;若研究报告依旧无法明确阐述,则该文献剔除。
1.4 文献质量评价及资料提取
由2名研究人员以互盲的形式根据纽卡斯尔-渥太华规模(newcastle-ottawa scale,NOS)量表[4]工具对纳入文献质量评价。若2名研究人员评价结果出现不一致,则通过第三方或双方进行协商处理。病例对照研究NOS量表评价标准内容,包括研究人群选择,组间可比性和暴露因素的测量。其评价分数分别为4分,2分和3分,共计9分。
由2名研究人员制订“文献信息提取表”,分别独立提取数据,并互相核查。若遇意见分歧,则可通过双方协商或第三方专家裁决。数据提取信息包括原文献研究基本资料、患者特征、研究设计、样本量、干预措施、疗效指标和治疗效果等。
1.5 统计学分析
使用R 4.2.2统计软件进行Meta分析,研究效应量为比值比(odds ratio,OR)和标准化均数差(standardised mean difference,SMD),计算指标对应的95%置信区间(confidence interval,CI)。使用I2指标[5]判断研究间异质性,I2>50%时,则各研究间存在明显的异质性,需采用随机效应模型合并效应量,反之则采用固定效应模型。采用敏感性分析测验单个研究对总合并效应量的影响。通过漏斗图和Egger线性回归法进行发表偏倚检测。P<0.05为差异有统计学意义。
2 结果
2.1 文献检索及筛选
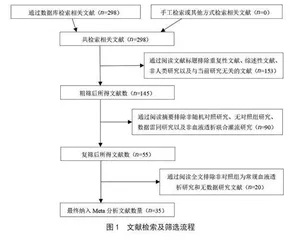
根据关键词检索298篇文献,按照纳入标准和排除标准筛选。通过文献的主题、摘要以及阅读全文,剔除重复性、综述性、数据雷同等文章,具体筛选流程见图1。Meta分析最终纳入35篇文献[6-40],总样本量为2906例患者,其中观察组为血液透析联合血液灌流治疗1460例,对照组为常规血液透析治疗1446例,男女患者比例约为1.42∶1,平均年龄约为54.21岁,见表1。
2.2 文献质量评估及数据提取
根据NOS量表进行文献质量评估,7~9分为高质量文献,4~6分为中质量文献,0~3分为低质量文献。纳入文献研究的评分分别为:6分10篇、7分15篇、8分5篇以及9分5篇,平均7.14分,整体研究文献质量较高,见表1。
2.3 Meta分析结果
2.3.1 临床症状改善率 共35篇文献纳入分析,异质性分析结果表明各研究间存在同质性(I2=0%,P=1.00),因此选择固定效应模型合并效应量。结果显示,与常规血液透析相比,血液透析联合血液灌流治疗能进一步提高CKD-MBD患者临床症状有效率(OR=4.35,95%CI:3.48~5.44),组间差异有统计学意义(P<0.0001)。见图2。
2.3.2 血液生化指标分析
(1)血钙浓度:共35篇文献纳入分析,异质性检验结果表明各研究间存在明显的异质性(I2=94%,P<0.01),即选择随机效应模型合并效应量。结果显示,与常规血液透析相比,血液透析联合血液灌流对升高CKD-MBD患者血钙浓度效果更好(SMD=1.09,95%CI:0.69~1.50),组间差异有统计学意义(P<0.0001),见图3。
(2)血磷浓度:共35篇文献纳入分析,结果表明存在明显的异质性(I2=87%,P<0.01),即选择随机效应模型合并血磷浓度的标准化均数差。结果显示,与常规血液透析相比,血液透析联合血液灌流对降低CKD-MBD患者血磷浓度效果更好(SMD=-1.70,95%CI:-1.94~-1.47),组间差异有统计学意义(P<0.0001),见图4。
(3)iPTH:共35篇文献纳入分析,异质性检验结果显示研究间存在较大异质性(I2=95%,P<0.01)。随机效应模型分析结果显示,与常规血液透析相比,血液透析联合血液灌流能进一步降低CKD-MBD患者iPTH水平(SMD=-2.69,95%CI:-4.20~-1.17),组间差异有统计学意义(P<0.0001),见图5。
2.4 发表偏倚
(1)血钙浓度漏斗图明显不对称,样本点集中于“倒漏斗”的中段部分(图6)。由于观察漏斗图时会出现一定的主观性,因此还进行了Egger检验。结果显示,血钙浓度的样本数据受发表偏倚影响(t=3.29,P=0.0024)。
(2)血磷浓度漏斗图明显不对称,样本点主要集中于“倒漏斗”的中段(图7)。Egger检验结果显示存在显著的异常值,研究存在发表偏倚(t=-2.72,P=0.0105)。
(3)iPTH浓度样本点主要集中于“倒漏斗”的上段,极小部分存在严重偏离,漏斗图明显不对称(图8)。Egger检验结果显示存在明显的异常值,研究存在发表偏倚(t=-6.85,P<0.0001)。
3 讨论
CKD-MBD作为CKD患者较为常见的并发症之一,会引起血管钙化、高磷低钙血症以及iPTH功能亢进,从而导致骨质疏松和软组织钙化,甚至死亡[41]。因此,CKD-MBD患者治疗主要目标是提高血钙水平、降低血磷浓度、减少iPTH分泌,最终降低心血管事件发生率以及延长患者寿命[42]。目前已有常规血液透析或血液透析联合血液灌流治疗CKD-MBD患者的研究,但尚无这两种血液净化方法疗效比较的Meta分析。
Meta分析纳入的35篇文献中,谭迪[28]对80例CKD并发肾性骨病患者随访12个月发现,治疗后血液透析联合血液灌流组的血磷、iPTH水平显著低于常规血液透析组,但两组患者血钙水平无显著性差异,与其他纳入文献结果存在差异。本研究主要采用Meta分析方法,评估常规血液透析联合血液灌流治疗是否对改善CKD-MBD患者血钙磷代谢及iPTH具有更优效果。通过异质性分析与合并效应量发现,血液透析联合血液灌流治疗能提高CKD-MBD患者临床疗效,在调节CKD-MBD患者血钙、血磷、iPTH水平方面,血液透析联合血液灌流治疗比常规血液透析更有效。