炎症性肠病的诊断新方法

炎症性肠病(IBD)是一种慢性、复发性肠道炎症性疾病,主要包括克罗恩病(CD)和溃疡性结肠炎(UC)。这种病相当棘手,很难完全治好,一旦患病便会伴随人的一生,还动不动就复发,严重时甚至可能导致残疾。据了解,全球有超过700万人受到炎症性肠病的困扰,且随着生活方式和环境的变化,炎症性肠病在发展中国家和新兴工业化国家的发病率也在逐年上升。这种疾病初期症状和普通肠道疾病十分相似,如持续腹泻、腹痛、发热、便血等,很容易被忽视。早期诊断对于改善患者预后至关重要,然而,传统的诊断方法往往依赖于侵入性的检查,如结肠镜和组织活检,给患者带来不适和风险。

以往,炎症性肠病的诊断方法主要是内镜检查和影像学检查。内镜检查虽然诊断准确性较高,但它属于侵入性检查,检查前患者要做烦琐的肠道准备,过程中还可能出现并发症,很多人对此望而却步。影像学检查,像CT、磁共振成像和超声等,在检测早期肠黏膜病变时效果欠佳,容易漏诊,一般仅作为辅助诊断手段。
近年来,随着微生物组学研究的深入,科学家们发现肠道微生物与炎症性肠病的发生发展密切相关。肠道微生物,即我们肠道中数以万亿计的细菌、病毒和真菌,不仅在消化和免疫系统中扮演重要角色,还可能与多种疾病的发生有关。那么,能否通过检测肠道微生物来诊断炎症性肠病呢?

近期,香港中文大学科研团队的一项研究给这个问题提供了肯定答案。这项发表在《自然·医学》上的研究结果显示,通过分析肠道微生物的组成开发一种非侵入性的炎症性肠病诊断方法能准确区分肠易激综合征和炎症性肠病。这是全球首套非侵入性炎症性肠病诊断工具。
研究团队收集了来自全球8个国家和地区的近6000份粪便样本数据并进行了宏基因组分析。他们发现,炎症性肠病患者的肠道微生物组成与健康人群存在显著差异。分析溃疡性结肠炎和克罗恩病患者肠道菌群的差异结果显示,与对照组相比,溃疡性结肠炎和克罗恩病分别有126和161种细菌丰度存在显著差异。其中,溃疡性结肠炎患者中15种细菌丰度增加,48种细菌丰度减少。克罗恩病患者中58种细菌丰度显著变化,某些具有抗炎作用的细菌丰度降低,而E.coli和某些链球菌在克罗恩病患者中丰度增加。这些数据表明,溃疡性结肠炎和克罗恩病患者肠道中存在疾病特异性的细菌种类。经过无数次观察和分析,研究人员识别出与炎症性肠病相关的肠道微生物及其变化情况,确定了10种与溃疡性结肠炎相关、9种与克罗恩病相关的菌种,将它们作为诊断肠道炎症的标志物。
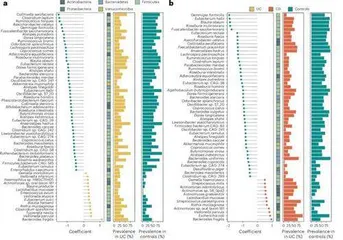
基于这些发现,研究团队分别针对溃疡性结肠炎和克罗恩病构建了两种诊断模型。这些模型在区分炎症性肠病患者和健康对照者时表现出色,意味着这些模型具有很高的诊断准确性。
基于此,研究人员运用类似机器学习的方法开发出炎症性肠病检测模型。随后,又将一种能检测粪便细菌的技术与检测模型相结合,成功开发出非侵入性诊断工具。经测试,该工具整体灵敏度及特异度分别达到88%和89%。
团队预期相关检测技术可于2027年在香港作临床应用。香港中文大学内科及药物治疗学系博士后研究生、论文第一作者郑佳莹表示,研究发现有炎症性肠病患者的肠道中,出现较多会产生毒素的细菌基因,而缺少多种抗炎功能的菌种。而团队开发的诊断工具,其整体灵敏度高达88%,特异度高达89%,可更精准进行非入侵性诊断。此前,这项研究在第49届日内瓦国际发明展获得银奖。
肠道微生物与炎症性肠病的关联为我们打开了一扇新的大门,通过检测肠道微生物,我们不仅可以更早地诊断炎症性肠病,还可能为个性化治疗提供新的思路。随着研究的深入,肠道微生物在疾病诊断和治疗中的应用前景将更加广阔。