膈肌超声联合血气分析预测COPD合并心力衰竭行机械通气患者撤机的价值*
作者: 韦茵
摘要:目的 探讨膈肌超声联合血气分析预测慢性阻塞性肺疾病(COPD)合并心力衰竭行机械通气患者撤机的价值。方法 选取医院2022年1~12月收治的60例接受机械通气治疗的COPD合并心力衰竭患者为研究对象,按照撤机成功与否分为成功组和失败组,均接受膈肌超声检查和血气分析,比较两组检查结果。结果 膈肌超声检查提示两组吸气时间比较,差异无统计学意义(P>0.05);成功组膈肌活动度、膈肌增厚分数及膈肌移动时间指数均显著优于对照组(P<0.05);血气检查结果提示两组氧分压和氧合指数比较,差异无统计学意义(P>0.05);成功组二氧化碳分压和酸碱度均低于对照组(P<0.05)。结论 膈肌超声和血气指标中的膈肌增厚分数、膈肌活动度、膈肌移动时间指数、二氧化碳分压及酸碱度对COPD合并心力衰竭行机械通气患者撤机有一定的指导作用。
关键词:COPD;心力衰竭;膈肌;超声检查;血气分析;机械通气;撤机
慢性阻塞性肺病(COPD)合并心力衰竭具有病情进展迅速、病死率高等特点。患者换气功能或肺通气障碍,肺泡毛细血管内液体通透性增加,存在明显的呼吸困难,需借助机械通气辅助呼吸,有效维持气体交换,改善患者预后。长期应用机械通气可引发一系列并发症,如呼吸机相关性肺炎,撤机过早又会出现供氧不足情况,导致撤机失败。寻找正确的撤机时机预测指标,对撤机结局有重要作用[1~2]。膈肌是关键的呼吸肌,膈肌运动参数为应用较多的撤机结局预测指标[3]。血气指标也是判断机械通气患者撤机后呼吸功能的重要指标。本研究旨在探讨膈肌超声联合血气分析预测COPD合并心力衰竭行机械通气患者撤机的临床价值。
1资料与方法
1.1 一般资料
选取医院2022年1~12月收治的60例接受机械通气治疗的COPD合并心力衰竭患者为研究对象,按照撤机成功与否分为成功组和失败组各30例。成功组男20例,女10例;年龄29~78岁,平均年龄(55.50±3.20)岁。失败组男19例,女11例;年龄30~77岁,平均年龄(54.50±2.10)岁。两组一般资料比较无显著差异(P>0.05),具有可比性。
纳入标准:年龄≥18周岁;均明确诊断为COPD合并心力衰竭,满足自主呼吸试验标准,通过自主呼吸试验脱机拔管[4];血流动力学指标稳定;患者家属均知晓本研究且签订知情同意书。排除标准:机械通气时间不足48 h;血流动力学不稳定;并发大量胸腔积液或气胸;自行拔管;资料不全;需进行床旁血透及其他重要侵入性治疗。
1.2 方法
两组均接受膈肌超声检查和血气分析。膈肌超声检查:采用多普勒超声诊断仪(迈瑞 M7 Expert)进行膈肌超声检查,抬高床头45 °,协助患者取半卧位,充分暴露患者胸部和腹部,调节探头频率为3.5 MHz,将超声凸阵探头置于患者右侧锁骨中线与肋弓下缘交界处,并选取最佳膈肌显影切面,直至可以清晰地显示膈肌运动,指导患者深呼吸10~15次,检测各项膈肌指标[5]。血气分析检查:抽取患者股动脉血0.5 mL,经肝素抗凝处理后采用瑞士医疗公司生产的AVLOMNI血气分析仪进行分析[6]。
1.3 观察指标
(1)比较两组膈肌超声检查结果:包括吸气时间、膈肌增厚分数、膈肌活动度及膈肌移动时间指数。(2)比较两组血气分析指标:包括血氧分压、二氧化碳分压、酸碱度及氧合指数。
1.4 统计学方法
数据处理采用SPSS21.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
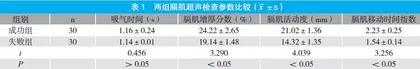
2.1 两组膈肌超声检查参数比较
两组吸气时间比较,差异无统计学意义(P>0.05);成功组膈肌活动度、膈肌增厚分数及膈肌移动时间指数均显著优于对照组(P<0.05)。见表1。
2.2 两组血气分析结果比较
两组氧分压和氧合指数比较,差异无统计学意义(P>0.05);成功组二氧化碳分压和酸碱度均低于对照组(P<0.05)。见表2。
3讨论
呼吸机撤机应在患者机械通气支持的病因改善或去除之后,自主呼吸功能逐渐恢复、呼吸支持时间逐渐缩短,进而最终实现完全脱离呼吸机[7]。对于短期接受机械通气支持期或基础肺功能较好的患者,呼吸机撤机比较容易。对于基础条件较差或合并严重肺部疾病的患者,呼吸机撤机则比较困难,严重的还会导致撤机失败。临床资料显示,20%~30%的患者会出现撤机困难,其中3%~9%的患者因为呼吸机依赖导致撤机失败[8]。呼吸机依赖、撤机困难患者会出现膈肌功能障碍、呼吸机相关性肺炎等并发症。随着机械通气时间延长,这些并发症发生风险会更高,撤机失败导致的死亡率也会随之上升[9~10]。积极寻找预测撤机结局的有效指标,选择合适的撤机时机,对减少并发症、保证撤机效果至关重要。
气囊漏气试验、自主呼吸试验是临床常用的评估撤机的方式,但这些传统方式预测准确性较低,缺乏对患者呼吸功能的系统性评估。膈肌是人体最为重要的呼吸肌,其在患者呼吸衰竭发生和发展过程中发挥非常关键的作用。机械通气时长超过24 h容易诱发膈肌功能障碍,膈肌功能障碍是导致撤机延时或撤机失败的一大因素。膈肌无力很容易导致膈肌萎缩,应将膈肌功能作为评估撤机与否的一项指标。膈肌超声是一种可床旁操作、患者耐受性较好的非侵入性检查,该检查方式具有简单、动态、无创性等优势,可动态监测膈肌厚度、位移及活动度,便于临床医师综合判定患者膈肌功能,进而判断患者是否符合撤机条件。有研究资料指出,一次性撤机成功患者右侧膈肌活动度明显优于撤机失败者[11]。当患者呼吸困难或无法自发呼吸时,膈肌功能会丧失,膈肌位移活动度显著下降。
血气分析能有效监测患者机体血气流动情况,氧合指数是一个非常重要的呼吸指标,能有效反映患者肺通气和换气功能。血气分析是临床监测机械通气的有效方式,也是建立气道、调节通气道的重要参考。在血气分析监测中应尤其注意二氧化碳分压数值,其能直接反映通气过度或通气不足等情况,也是了解患者呼吸性酸碱平衡的一项重要指标[12~13]。撤机前,除了评估呼吸机参数及患者整体情况,还需分析患者动脉血气指标。撤机之前氧分压超过60 mmHg、二氧化碳分压在基本正常范围即可撤机。撤机后需动态关注患者生命体征、神志、温度、皮肤颜色及血气分析等指标,一旦二氧化碳分压超过45 mmHg、氧分压低于60 mmHg,需重新使用呼吸机。停机前后1 h动脉血气相差不大且范围正常,可继续停机[14~15]。
本研究显示,膈肌超声检查提示两组吸气时间比较,差异无统计学意义(P>0.05);成功组膈肌活动度、膈肌增厚分数及膈肌移动时间指数均显著优于对照组(P<0.05);血气检查结果提示两组氧分压和氧合指数比较,差异无统计学意义(P>0.05);成功组二氧化碳分压和酸碱度均低于对照组(P<0.05)。说明膈肌超声和血气分析联合应用能充分发挥协同优势,提高撤机评估准确性。
综上所述,膈肌超声和血气指标中的膈肌增厚分数、膈肌活动度、膈肌移动时间指数、二氧化碳分压及酸碱度对COPD合并心力衰竭行机械通气患者撤机有一定的指导作用。
参考文献
[1]孙晨靓,向淑麟,陆舒,等.膈肌超声联合浅快呼吸指数对指导机械通气患者撤机的价值研究[J].中国医学装备,2020,17(10):66-70.
[2]李辰,吕兴平,徐侨翌,等.床旁超声联合呼吸力学参数在呼吸衰竭患者撤机结局中预测价值研究[J].国际麻醉学与复苏杂志,2021,42(5):471-475.
[3]马瑛,叶熊,宋烨,等.M型超声膈肌移动度预测机械通气撤机成功的价值[J].实用医学杂志,2020,36(2):239-243.
[4]赵浩天,刘奕,孙丽,等.组织多普勒法监测膈肌运动峰速度对机械通气老年患者膈肌功能评价[J].中国超声医学杂志,2021,37(9):1006-1009.
[5]赵晓伟,王晶.ICU患者撤机后不同吸氧方式对患者再次插管率和氧合指数的影响[J].实用临床医药杂志,2020,24(7):20-22.
[6]刘翠华,向海.氧合指数及弥散指数与重度急性呼吸窘迫综合征患者呼气末正压治疗后肺可复张性和预后的关系研究[J].临床急诊杂志,2022,23(6):395-399.
[7]程滔,邢琴,杨明施,等.超声评估膈肌功能对机械通气患者撤机的指导价值[J].中华急诊医学杂志,2020,29(6):850-854.
[8]刘晋豫,王强,汪晓蜜,等.膈肌超声评分预测机械通气撤机的价值探讨[J].临床超声医学杂志,2020,22(1):38-41.
[9]景阅雯,李建华,李婷.超声监测下呼吸肌训练对AECOPD机械通气患者膈肌功能与撤机的影响[J].护理实践与研究,2020,17(1):1-3.
[10]冯翔,王光瑛,李长青.超声诊断方案对重症机械通气患者撤机效果及纵隔移位的影响[J].中国医学物理学杂志,2020,37(3):303-306.
[11]杨华萍,刘江,刘淋,等.重症超声监测膈肌位移预测ICU机械通气患者撤机能力的价值[J].中国当代医药,2020,27(20):37-39.
[12]颜瑶,谢永鹏,骆继业,等.以机械功为导向预测机械通气患者撤机失败风险列线图模型的建立和验证[J].中华危重病急救医学,2023,35(7):707-713.
[13]陈庆荣,陈海丰,许能钦,等.肺部感染并呼吸衰竭机械通气撤机后加温加湿高流量通气对撤机结局和血气分析的影响[J].中外医药研究,2023,2(8):51-53.
[14]张建新,郝同琴,李闯.急诊ICU中序贯通气治疗AECOPD患者撤机时机及影响撤机因素的临床分析[J].临床肺科杂志,2017,22(7):1234-1237.
[15]颜瑶,谢永鹏,骆继业,等.以机械功为导向预测机械通气患者撤机失败风险列线图模型的建立和验证[J].中华危重病急救医学,2023,35(7):707-713.