科技重塑视觉未来
作者: 刘璐
视觉是人类五种感官中最重要的,也是最应该被珍视的。然而,无论是目前的地球环境还是现代人的生活方式,都在对我们的视力造成威胁。据世界卫生组织统计,全球有22亿视障人士,近视患者数量更是高达26亿。虽然近视的严重程度略低于其他眼科疾病,但其增长趋势令人忧心。据预测,到2050年,全球近视患者数量或将翻倍。法国的数据也不容乐观,近视人口逐年增多。另外,法国人口老龄化问题严重,老视、白内障、青光眼、老年性黄斑变性等多种眼科疾病的病例数量都在增加。不过,虽然情况严峻,但绝非走投无路。近十年来,眼科医学取得了巨大突破,就连过去被认定为无可救药的疾病也有了治愈的希望。
不是所有视觉问题都属于病理范畴,比如老视就是人体机能衰老的结果,绝大部分60岁以上人群都受老视困扰。老视问题解决起来并不困难,佩戴老花镜或接受手术即可。随着年龄增长,我们眼睛的聚焦能力会有所下降,而矫正老视的关键就在于帮助眼睛恢复此能力。当然,也不能矫枉过正。索邦大学医学院教授若泽–阿兰·萨赫勒说:“矫正老视的晶体植入手术与激光手术本质上都是非必需手术,也就是不涉及治疗疾病,仅为提升生活质量、改善样貌等目的而进行的手术。而手术都有风险,术前应谨慎权衡利弊。”
当年龄渐长,定期去看眼科医生非常必要。常规检查有助于及时发现眼科疾病及并发症,比如白内障。这是一种因晶状体混浊而引起的视觉障碍,使眼睛无法正常聚焦。白内障可能是先天性的,但也受衰老及其他风险因素影响。“在65岁以上人群中,约1/3患有白内障;而对于85岁以上的人群,该比例高达2/3。”萨赫勒说。法国国家眼科医院的克里斯托夫·博杜安教授表示,“千万不能对白内障掉以轻心。部分患者因缺乏必要资源而未能及时治疗,结果不幸失明。目前来看,白内障仍是全球第一大致盲性眼科疾病。”在富裕国家,白内障手术已成为最常见的眼科手术。2022年,法国有将近100万患者接受了白内障手术。
| 人工晶状体植入手术 |
年过五旬的白内障患者爱丽丝在前不久接受了人工晶状体植入手术。医生为她局部麻醉后,先将人工晶状体植入她的一只眼睛,十天后再对第二只眼睛进行植入。“我之前非常焦虑。现在终于又能看见东西了,简直是重获新生!”爱丽丝高兴地说。她从小就患上了近视,长期佩戴厚片眼镜。如今,她的晶状体被人工晶状体所取代。不但白内障治好了,近视也得到了矫正。现在,她只需在看近处时佩戴老花镜即可。“和天然晶状体一样,人工晶状体也呈双凸透镜状。治疗白内障时,医生可以选择具有特殊球面度数的人工晶状体,顺便为患者矫正近视。”巴黎西岱大学的拉曼·塔达约尼教授说,“此外,医生也可以为患者的其中一只眼睛矫正近视,为另一只眼睛矫正远视。一切皆有可能。不过需要注意的是,人工晶状体植入手术无法治疗进行性近视。此类患者的眼轴会不断变长,即使接受了手术,远视力也将再次下降。”

近视是最常见的视觉障碍之一,属于病理范畴,这一点和老视有所不同。“即使是轻度近视患者,他们患上青光眼、早发性白内障、视网膜脱落、视网膜炎等并发症的风险也显著高于非近视患者。而这些并发症都有可能致盲。”塔达约尼说。约10%的近视患者为高度近视。如果不进行矫正,他们或将彻底丧失视力。
| 预防近视“大流行”|
近视还会引发特殊疾病,比如眼球运动机能下降,看东西时出现重影;眼球变形,导致眼球内的玻璃体牵拉视网膜,进而引发视网膜变形或脱落。塔达约尼指出,“许多眼科疾病的罪魁祸首都是近视。近视度数越高,致盲可能性越大。”
近年来,亚洲一些国家的近视率急剧上升,部分城市的儿童近视率甚至高达80%。在法国,9岁以下儿童的近视率为20%,20至30岁成年人的近视率为40%。“如果再不采取措施,我们可能会面临和亚洲一样的情况。”塔达约尼说。如何预防近视“大流行”?目前的解决方案包括阿托品滴眼液、夜间佩戴角膜塑形镜(OK镜),以及有助于缓解眼睛疲劳的离焦眼镜。
不过,保护儿童视力或许还有一种更简单的办法,那就是鼓励他们享受户外时光!远视力下降是因为眼轴变长,而户外的自然光线能够减缓这一过程。待在室内的孩子往往沉迷于书本或手机。当眼睛长时间注视近处事物时,眼轴会变得越来越长。因此,我们应该鼓励孩子更多地参与户外活动,减少他们看书、玩手机的时间。当然,近视度数较高的患者也无需气馁。塔达约尼说:“高度近视并不一定致盲。只要治疗得当,大部分近视患者的视力都可以稳定在一定水平,不会失明。”
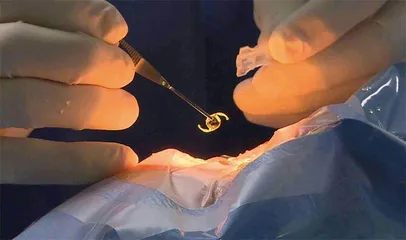
| 角膜塑形镜:近视患者的新选择 |
为了摘下眼镜、一劳永逸地解决问题,许多近视患者会选择通过角膜屈光手术来矫正视力。然而,对于近视度数过高、角膜过薄或眼睛容易干涩等不宜手术的人群来说,新兴的角膜塑形镜或许是更好的选择,而且成人和儿童均可佩戴。夜间佩戴这种特殊镜片入睡,醒来后裸眼视力即可暂时恢复正常,无需佩戴眼镜或隐形眼镜也能看清东西。
巴黎的眼科医生罗曼·尼古劳解释道:“角膜塑形镜是一种根据患者情况量身定制的夜戴型角膜接触镜,类似于隐形眼镜,但材质更硬一些,睡前戴上即可。角膜屈光手术是通过切削角膜来矫正视力,而角膜塑形镜则是通过压迫角膜使其变平,进而提高视力。区别在于,前者只需30秒就能完成,而后者需要一个晚上。”若想通过角膜塑形镜矫正视力,患者每晚至少需保证8小时的佩戴时间。因此,对于失眠人士、需要起夜照顾新生儿的家长以及夜班工作者等人群来说,这种方法可能并不适用。
角膜塑形镜不仅适用于近视患者,也适用于同时患有近视和散光的人群。“不过,佩戴者的近视度数应在700度以内,散光度数应在400度以下。”眼科医生波利娜·博热说,“若佩戴者是儿童,最好具备一定的自理能力,比如如厕后无需大人提醒也能主动洗手。毕竟,幼儿佩戴角膜接触镜并非小事。如果不注意卫生,可能会导致角膜感染。当然,患儿通常会在家长的帮助下完成佩戴和摘取。”尼古劳指出,“角膜塑形术于十多年前被引入法国。这是一项需要专业培训的技术,目前专门从事这一领域的眼科医生并不多。不过近年来,选择角膜塑形镜的患者有所增加,这主要得益于患者之间的口口相传。有时,学校里整个班的孩子都会在同一位眼科医生那里配制角膜塑形镜。”
角膜塑形镜的矫正效果通常只能维持半天,大约12个小时。因此,为了在日间拥有正常的裸眼视力,患者必须在睡眠期间全程佩戴这种镜片,且佩戴时间需足够长。博热说:“这种镜片有两个主要作用。首先,它能重塑中央角膜,从而提升视力。其次,它还能控制儿童近视度数的增长。度数增长主要发生在6至7岁和11至12岁两个阶段。近视患者的眼球会变长、变大,而这种镜片能够有效抑制这一趋势。”
博热认为,有必要让更多人了解这种目前还比较小众的矫正方法。她说:“如今在法国,近视已演变为了重大的公共卫生问题。近视儿童数量连年增长,发病年龄越来越小,度数加深得也越来越快。”除了家族遗传因素外,随处可见的电子屏幕也是重要原因之一。博热表示,“一项发表于2015年的研究指出,在法国,10岁以下儿童的近视率已达20%,25岁以下人群的近视率更是高达45%。如果不采取任何措施,到2050年时,恐怕将有50%的人口患上近视。”

虽然角膜塑形镜无法彻底阻止近视发展,但可以显著减缓其进程。博热说:“近视是无法逆转的。即使佩戴角膜塑形镜多年,视力也难以完全恢复至正常水平。但研究表明,这种镜片能让近视的发展速度降低50%。假设儿童的近视度数每年会增加100度,佩戴角膜塑形镜后,每年将仅增加50度。因此,尽早治疗至关重要。曾有一个小患者告诉我,在海滩上能看清东西,这种感觉真是太奇妙了!”
然而,佩戴这种类似隐形眼镜的硬质镜片睡觉,能睡得好吗?博热表示,“这种镜片材质较硬,刚戴上时确实会有些不舒服,感觉就像眼睛里进了灰尘。但闭上眼睛后,这种不适感就会消失。通常只需几周时间,孩子们就能适应。”尼古劳补充道:“佩戴镜片前,可以先在镜片凹面滴入润滑液,以减少异物感,提升舒适度。”
在法国,角膜塑形镜和隐形眼镜一样,配制费用不在医保报销范围内。博热提醒道:“角膜塑形镜的矫正过程较为漫长,每年费用约为450至500欧元(1欧元约等于7.6元人民币,450至500欧元约合人民币3420至3800元)。此外,这种定制镜片需要每年更换,患者也要定期复查。而这部分费用也是不小的开销。”
| 法国的百万老年性黄斑变性患者 |
2024年3月成立的法国近视研究所让近视患者看到了希望的曙光。目前,眼科学界正致力于透彻理解近视这一疾病。“对于近视这类成因复杂、演变缓慢的疾病而言,临床试验并非有效的研究手段,治疗效果也难以评估。在这方面,我们还有很长的路要走。”萨赫勒说,“不过近十年来,眼科学界在角膜和白内障手术、干细胞重编程、基因疗法等领域都取得了重要进展。此外,最近一款针对干性老年性黄斑变性的创新药物于美国获批上市,还有两类治疗青光眼的新药研发成功。未来充满希望。”
眼科疾病已对公共健康构成巨大威胁。全球老年性黄斑变性患者多达1.96亿,其中法国患者逾百万。他们的视网膜会发生病变,中心视力将逐渐衰退。正如这种疾病的名字所示,年龄越大的人群患病风险越高。75岁以上人群的患病率为25%至30%。和老年性黄斑变性一样,青光眼的患病率同样会随着年龄增长而升高:40岁以上人群的患病率为1%至2%,70岁以上人群为10%。目前全球有7600万青光眼患者,其中法国有150万。他们的视神经会受到损坏,每十名患者中就有一人失明。博杜安指出,“可以肯定的是,法国青光眼患者数量将日益增多。”此外,近年来,糖尿病的常见并发症之一——糖尿病视网膜病变的发病率也日渐升高,其患病风险同样与年龄呈正相关。
为了治疗上述眼科疾病,医生会向患者眼内注射各类药物。在过去,患者需要长年累月甚至终身接受注射,才能控制病情发展,稳定视力。这个过程相当艰辛。但如今,眼科疾病的给药方式发生了变化。医生会将一个微型储药器植入患者眼睛,让其逐步释放药物,降低患者的就诊次数。此外,人造视网膜、基因疗法等创新技术也为视障人士带去了新的希望,也许能帮助他们重见光明。
| 尖端疗法——声遗传学技术 |
萨赫勒说:“其实,当人们谈论各种创新技术时,往往会忽略过往数十年的研究沉淀。没有从前打下的基础,我们也无法取得今天的成果。”人造视网膜就是一个例子。“人造视网膜的历史可追溯至20世纪60年代。”法国健康与医学研究院视觉研究所主任塞尔日·匹科说,“当时研究人员发现,将电极植入视觉皮层能让盲人恢复视觉感知。”然而,坚硬的电极装置会与大脑皮层发生摩擦,导致人体产生排异反应。于是,研究人员决定将电极植入患者的视网膜。今天,视网膜植入物已由电极进化为光电二极管,能够帮助老年性黄斑变性患者重获视力。这种创新的“仿生眼”产品预计将在不久的未来推向市场。
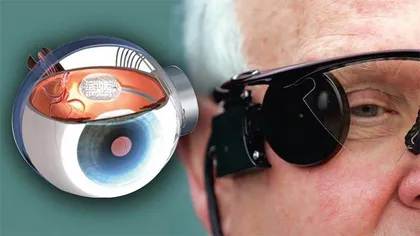
不过,为了彻底解决植入物与周围组织的摩擦问题,科学家开辟了另外一条崭新道路:对神经细胞进行基因改造,使用光遗传学技术将能够生成藻类感光蛋白的基因植入视障人士的视网膜。这么做不仅能帮助患者恢复视觉感知,还能让他们产生新的感光细胞。这项技术的初步试验结果令人惊喜,目前已被应用于最常见的视网膜遗传性病变——视网膜色素变性的临床试验中。在未来,光遗传学技术或将与声遗传学技术共同发挥作用,后者能促使视觉皮层生成对超声波敏感的蛋白质,可运用于更广泛的致盲性疾病的治疗。匹科的团队计划在未来数年内对声遗传学技术开展实验,将其应用于人类受试者。
萨赫勒指出,“在眼科研究中,患者并非被动的小白鼠,他们才是真正的研究者。”索邦大学的伊莎贝尔·奥多说:“在临床试验中,我们非常重视患者的主观感受。英美国家所采用的‘患者报告的结局指标’已成为我们的核心评估工具。”萨赫勒补充道:“我们的使命是研究不同治疗方式对患者生活质量的影响。创新固然很好,但更重要的是为患者提供支持,帮助他们与疾病共处。”
编辑:侯寅