孕早期维生素D、骨转换标志物与甲状腺功能减退症相关性研究
作者: 黄静 马琼麟 曾维 王玉珍 顾正增
摘要:目的 探讨孕早期(孕周≤14周)维生素D水平、骨转换标志物与甲状腺功能减退症的相关性。方法 选取2021年1月~2022年11月于我院进行常规产检的124例孕早期孕妇为研究对象,其中65例健康孕早期孕妇为对照组,59例孕早期甲状腺功能减退症或亚临床甲状腺功能减退症孕妇为病例组。分析孕妇孕期营养情况,比较两组维生素D缺乏状况,比较病例组各组维生素D水平及不同甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TGAb)、促甲状腺激素受体抗体(TRAb)组间维生素营养状况,比较两组维生素D水平及骨转换标志物情况,并分析25(OH)D与骨转换标志物、甲状腺各指标之间的关系。结果 维生素D不足及缺乏普遍存在;TPOAb阳性组维生素D缺乏率明显高于TPOAb阴性组(P<0.05);病例组及对照组间骨钙素及β-CTX有显著差异性(P<0.05);Pearson相关性分析显示,维生素D与FT3成负相关(P<0.05),骨钙素与TRAb成正相关(P<0.05)、β-CTX与FT4、TPOAb正相关(P<0.05);多因素分析显示,TPOAb阳性是维生素D缺乏的危险因素(P<0.05),β-CTX升高与维生素D缺乏有显著关系,呈正相关(P<0.05);骨钙素的变化与TPOAb阴阳性有显著关系,呈正相关(P<0.05)。结论 孕早期维生素D不足及缺乏呈普遍性;TPOAb阳性与维生素D缺乏、骨钙素密切相关,可能是孕早期维生素D缺乏、骨钙素变化的影响因素;维生素D缺乏与β-CTX升高正相关,可能为β-CTX升高的影响因素。
关键词:甲状腺功能减退症;孕早期;维生素D;骨转换标志物
孕妇是维生素D缺乏或不足的高危人群[1],低维生素D血症可能与孕妇的自身免疫性甲状腺疾病(Autoimmune Thyroid Disease,AITD)有一定关联,还可能影响孕妇骨代谢[2],增加孕妇早产、流产风险[3]。当前,维生素D水平、骨转换标志物与甲状腺功能减退症之间的关系尚不明确。本研究旨在探讨孕早期维生素D水平、骨转换指标与甲状腺功能减退症的相关性。
1资料与方法
1.1 一般资料
选取2021年1月~2022年11月于我院进行常规产检的124例孕早期孕妇为研究对象,其中65例健康孕早期孕妇为对照组,59例孕早期甲状腺功能减退症或亚临床甲状腺功能减退症孕妇为病例组。对照组年龄25~35岁,平均年龄(30.26±4.70)岁;孕周4~9周,平均孕周(6.94±2.00)周;孕次1~3次,平均孕次(2.52±1.29)次;产次1~2次,平均产次(1.32±0.77)次。病例组年龄25~35岁,平均年龄(31.08±5.05)岁;孕周4~10周,平均孕周(7.81±2.44)周;孕次1~3次,平均孕次(2.10±1.29)次;产次1~2次,平均产次(1.27±0.61);疾病类型:甲状腺功能减退症39例,亚临床甲状腺功能减退症20例。两组一般资料比较无显著性差异(P>0.05),具有可比性。本研究经个旧市人民医院医院医学伦理委员会审批,研究对象均签署知情同意书。
纳入标准:个旧地区生活5年以上;孕周≤12周;年龄20~45岁;符合妊娠期甲减诊断标准或甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TGAb)、促甲状腺激素受体抗体(TRAb)阳性;近3个月内未服对甲功有影响的药物;近3个月内未服维生素D补充剂。排除标准:既往有自身免疫性疾病,如系统性红斑狼疮、干燥综合征、风湿性疾病等;既往有甲状腺肿瘤或行甲状腺切除术后;妊娠期间有较大外伤、近期严重感染等;合并严重心血管疾病、高血压、糖尿病、肝肾疾病等。
1.2 方法
(1)标本采集与检测:抽取孕妇空腹8 h以上静脉血5 mL,以4 000 r/min离心15 min,分离血清待检。采用索灵化学发光分析仪(LIAISON XL)检测甲状腺功能、TPOAb、TGAb、25-羟维生素D[25(OH)D];运用电化学发光法检测血清游离三碘甲状腺原氨酸(FT3)、血清游离甲状腺素(FT4);采用罗氏电化学发光免疫分析仪器(cobas e601)检测促甲状腺激素受体抗体(TRAb)及骨转换标志物血清I型胶原交联C末端肽(β-CTX)、骨钙素(OC)。
1.3 观察指标
(1)分析孕妇孕期营养情况。(2)比较病例组不同疾病类型的维生素D水平。(3)比较两组维生素D营养缺乏状况:25(OH)D充足为30~100 ng/mL;不足为20~29 ng/mL;缺乏为10~19 ng/mL;严重缺乏为<10 ng/mL。总缺乏=不足+缺乏+严重缺乏。(4)比较病例组不同TPOAb、TGAb、TRAb组间维生素水平:分为TPOAb阴性组和TPOAb阳性组,TGAb阴性组和TGAb阳性组,TRAb阴性组和TRAb阳性组。(5)比较两组维生素D及骨转换标志物情况。(6)比较两组FT3、FT4水平。(7)分析病例组中维生素D、骨转换标志物与甲功Pearson相关性。(8)分析影响维生素D水平及TPOAb的相关多因素。
1.4 统计学方法
数据处理采用SPSS27.0统计学软件,计量资料以(±s)表示,采用t检验;计数资料用比率表示,采用χ2检验;采用Pearson进行相关性分析,Logistics回归进行危险因素分析。P<0.05为差异具有统计学意义。
2结果
2.1 孕期营养情况分析
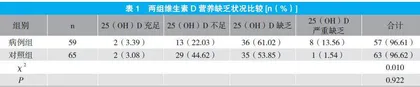
孕早期维生素D充足仅占3.39%;营养水平未达标占96.6%,其中不足占22.03%,缺乏占61.02%,严重缺乏占13.56%。
2.2 病例组不同疾病类型的维生素D营养状况比较
59例病例组中甲状腺功能减退症39例,亚临床甲状腺功能减退症20例。甲状腺功能减退症孕妇中维生素D充足2例,维生素D不足12例,维生素D缺乏20例,维生素D严重缺乏5例;亚临床甲状腺功能减退症孕妇中维生素D充足0例,维生素D不足6例,维生素D缺乏9例,维生素D严重缺乏5例。不同疾病类型孕妇维生素D营养状况无显著性差异(P>0.05),维生素D不足及缺乏率达到96.61%(57/59),存在普遍性。
2.3 两组维生素D营养缺乏状况比较
两组维生素D营养缺乏状况比较无显著性差异(P>0.05)。见表1。
2.4 病例组不同TGAb、TPOAb、TRAb组间25(OH)D水平比较
TPOAb阳性组25(OH)D缺乏率显著高于TPOAb阴性组(P<0.05);TGAb阳性组与TGAb阴性组25(OH)D缺乏率比较差异无统计学意义(P>0.05);TRAb阳性组与TRAb阴性组25(OH)D缺乏率比较差异无统计学意义(P>0.05)。见表2。
2.5 两组维生素D及骨转换标志物情况比较
病例组59例中维生素D为(16.36±7.45) ng/mL、OC为(9.39±4.51) ng/mL、β-CTX为(0.25±0.16) ng/mL;对照组65例中维生素D为(16.36±7.15) ng/mL、OC为(8.70±3.27) ng/mL、β-CTX为(0.21±0.07) ng/mL,两组OC及β-CTX比较差异具有统计学意义(P<0.05)。
2.6 两组FT3、FT4比较
病例组FT3为(2.56±0.34) pmol/L、FT4为(8.34±1.65) pmol/L,显著低于对照组的FT3(4.98±0.73) pmol/L、FT4(15.82±2.17) pmol/L(P<0.05)。
2.7 病例组中维生素D、骨转换标志物与甲功Pearson相关性分析
维生素D与FT3呈负相关(r =-0.214,P= 0.017),与孕次、产次呈正相关(r =0.218,P= 0.015;r=0.199,P=0.027);OC与TRAb呈正相关(r =0.213,P=0.017);β-CTX与FT4、TPOAb呈正相关(r=0.191,P=0.034;r=0.269,P=0.003)。
2.8 影响维生素D营养状况及TPOAb的多因素分析
TPOAb阳性与维生素D缺乏有显著关系,二者成正相关(β=1.395,P=0.004),β-CTX升高与维生素D缺乏有显著关系,二者呈正相关(β=2.947,P=0.000);OC的变化与TPOAb阴阳性有显著关系,二者呈正相关(β=1.107,P=0.034)。
3讨论
25(OH)D是反映人体生理性维生素D活性的最佳指标。研究表明,维生素D缺乏可能是TPOAb阳性孕妇并发甲状腺功能减退症的危险因素[5]。本研究中,124例孕早期妇女维生素D充足仅4例(3.23%),未达标达120例(96.77%),表明维生素D不足在孕早期孕妇中具有普遍性,这可能是由于孕妇体内维生素D营养水平与地域及季节等密切相关。个旧地处云贵高原的南端,年平均气温16.4 ℃,日照时间较少。因此,与个旧相同纬度、日照的地域,应加强关注孕妇维生素D营养状况。
本研究还发现,维生素D与孕次、产次成正相关,初产妇较经产妇可能更易发生维生素D缺乏。妊娠期维生素D缺乏还可能影响母体骨代谢状态,导致骨软化症,增加骨痛、骨折及难产风险。骨代谢标志物中,β-CTX是骨吸收的标志物,OC与矿化及骨转换有关,可影响胎儿生长发育。本研究中,TPOAb阳性与维生素D缺乏、OC密切相关,维生素D缺乏与β-CTX升高成正相关,提示对于TPOAb阳性孕产妇,25(OH)D浓度的维持对于其骨代谢的重要意义。
综上所述,维生素D不足及缺乏在孕早期孕妇中尤其是日照不足地区普遍存在,甲状腺功能减退症尤其是TPOAb阳性者,存在潜在骨代谢异常,临床应重视孕期尤其是初产妇孕早期的维生素D及骨转换标志物检测,指导孕妇及时补充维生素D。
参考文献
[1]欧亚萍,向菲,梁英梅,等.妊娠妇女血清25-羟维生素D与骨转换指标的相关性研究[J].中华内分泌代谢杂志,2015,31(9):784-786.
[2]吕俊远,黎卓璐,李颖,等.三都水族自治县9154例妊娠期甲状腺功能检测结果分析[J].遵义医科大学学报,2024,47(2):169-173.
[3]王丽萍,黄金.孕期维生素D水平与不良妊娠结局相关性研究进展[J].实用医学杂志,2015,31(20):3446-3448.
[4]李春雨,牟童,白明暄,等.《妊娠和产后甲状腺疾病诊治指南(第2版)》解读[J].实用妇产科杂志,2020,36(10):741-744.
[5]高谦.妊娠期补充维生素D后孕妇血清25-羟维生素D水平的决定因素[J]中华围产医学杂志,2017,20(2):142.