脑卒中患者医院家庭过渡期用药偏差现况及影响因素研究
作者: 李菲 王玲玲
摘要:目的 探讨脑卒中患者医院家庭过渡期用药影响因素以及患者用药偏差现状。方法 通过便利抽样方法,对2021年7~12月于我院进行治疗的360例脑卒中患者展开调查。于患者出院前获取基本信息,包括家庭关怀度指数、一般资料调查表、合理服药和自我效能评分;患者出院7 d后随访,采用脑卒中自我管理行为量表、服药依从性量表(MMAS-8)、中文版用药偏差评估工具(MDT)对患者合理服药自我效能、药物使用依从性及用药偏差进行评估。结果 患者出院前2天的家庭关怀度指数量表得分为(6.82±3.48)分,合理服药自我效能评得分为(18.37±2.33)分;出院1周后,360例患者中有198例(55%)患者至少发生1项用药偏差情况,共发生255例次;出院1周后,患者服药依从性量表得分为(5.17±1.64)分;出院1周后,患者自我管理行为量表得分为(168.17±4.61)分。结论 脑卒中患者医院家庭过渡期存在较高的用药偏差发生率,临床需为患者提供延续性医疗服务,提高患者用药依从性及脑卒中二级预防、三级预防效果。
关键词:脑卒中;医院家庭过渡期;用药偏差;自我管理;服药依从性
药物不良事件(ADE)指的是在用药过程中出现的有害或者意外情况,如用药后的不良反应、用药错误等[1~2]。老年人身体中对药物的清除以及代谢功能、记忆力、认知能力均逐渐下降[3],为ADE高风险人群。用药偏差(MD)指的是在变更治疗场所过渡期,用药计划、病情转归等因素可导致患者实际用药与原药物使用方案产生不同[4]。用药偏差可加重ADE损伤,甚至再次诱发脑卒中,导致复发[5]。医院—家庭过渡期指患者从出院返回至家庭后8周这段时间,本研究旨在探讨脑卒中患者医院家庭过渡期用药影响因素及患者用药偏差现状。
1资料与方法
1.1 一般资料
通过便利抽样方法,对2021年7~12月于我院进行治疗的360例脑卒中患者展开调查。
纳入标准:60周岁以上;出院后至少使用1种长期药物治疗;符合相关诊断标准;患者完全知情本研究并签有知情同意书。
排除标准:存在严重智力障碍、精神障碍、听力障碍或语言沟通障碍;由于病情需要出院后进入其他医疗机构继续治疗(包括长期照护机构);丧失生活自理能力。
1.2 研究工具
(1)一般资料:一般资料调查表包括性别、年龄、文化程度、医疗保险、后遗症等。(2)家庭关怀度指数(APGAR):该问卷包括5个条目,涵盖了家庭适应度(adaptation)、合作度(partnership)、情感度(affection)、亲密度(resolve)和成长度(growth)。评分方式为Likert 3级计分法,包括几乎很少(0 分)、有时这样(1 分)和经常这样(2 分)3个等级,最低分0分,最高分10分,0~3分为严重家庭功能障碍,4~6分为中度家庭功能障碍,7~10分为家庭功能良好。(3)合理服药自我效能量表(SEAMS):针对不同的用药场景设计了13个条目、2个维度(不确定情况下的服药情况和困难情况下的服药情况)。主要依照患者治疗期间坚持用药的信心程度进行自我打分,包括没有信心(1 分)、有点信心(2 分)和非常有信心(3 分)[6]。得分率=(实际得分/最高可能得分)×100%。根据得分率划分为合理服药自我效能好(SEAMS总得分率≥60%)、合理服药自我效能差(SEAMS总得分率<60%)。(4)用药偏差评估工具(MDT):主要围绕2个方面展开,以用药医嘱为标准,评估剂量、名称、频次、时间、方法5个方面实际用药清单与其之间的一致性;与患者本人及家属沟通,分析产生用药偏差的原因,之后与主治医生和责任护士进行沟通,调查患者基线资料,追溯在此期间患者可能存在的问题,综合分析用药偏差存在的诱因。(5)脑卒中自我管理行为量表:主要围绕用药管理、疾病管理、日常生活起居管理、饮食管理、社会功能和人际管理、康复管理和情绪管理7个维度进行评估,并细化成51个条目信息,通过Likert 5级计分法进行评估。得分=(该维度的实际得分/该维度的可能最高得分)×100%。(6)服药依从性量表(MMAS-8):包括8个条目,前7个条目的计分原则为“是=0分”“否=1分”,第5个条目为反向计分;第8个条目共有5个选项,分别为“从不”“偶尔”“有时”“经常”和“所有时间”,分别计1.00分、0.75分、0.50分、0.25分和0分。8分为依从性好,≥6分且<8分为依从性中等,<6分为依从性差[7]。
1.3 统计学方法
数据处理采用SPSS24.0统计学软件,计量资料以(±s)表示,采用t检验;计数资料用比率表示,采用χ2检验,(P<0.05)为差异具有统计学意义。
2结果
2.1 患者一般资料
360例患者中,男220例、女140例,年龄(73±6.61)岁,住院时间(10.78±4.28)d,出院医嘱用药数量(4.2±1.64)种;文化程度:小学及以下163例,初中68例,高中/中专35例,大专及以上94例;医保类型:新型农村合作医疗184例,城镇居民医保57例,单位职工医保119例;伴有脑卒中后遗症174例;合并慢性病数量≤1种164例、2种138例、≥3种58例。
2.2 出院前家庭关怀度指数和合理服药自我效能
患者出院前家庭关怀度指数量表得分为(6.82±3.48)分,合理服药自我效能评分得分为(18.37±2.33)分。
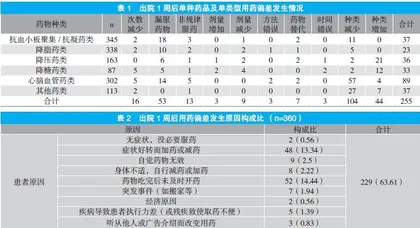
2.3 出院1周后单种药品用药偏差情况及原因
55%患者至少发生1项用药偏差,共计255例次,3项及以上占7.07%(14/198);出院1周后患者症状好转而加药或减药共有48例,药物吃完后未及时开药有52例,遗忘71例,用药清单信息矛盾32例。见表1~2。
2.4 出院1周后服药依从性及自我管理行为
出院1周后患者服药依从性量表得分为(6.17±1.24)分,表明患者出院后服药依从性为中等水平。见表3。
3讨论
导致患者出现用药偏差的主要原因分为医源性和患者两个方面[8]。医源性主要包括重复医嘱、医嘱书写不清晰、处方信息来源不同、出院药物指导不准确/不完整等;患者方面主要包括治疗不依从、经济压力、缺乏用药知识或技能、药物副作用等。本研究用药偏差出现的原因有症状好转而加药或减药共48例,药物吃完后未及时开药共52例,遗忘共71例,用药清单信息矛盾共32例。
年龄是医院家庭过渡期用药偏差的常见影响因素。老年患者身体各个脏腑器官的功能日益衰退,认知能力以及身体的代谢能力都会降低,不了解药物治疗的措施,自我用药管理能力较差,为过渡期中最容易发生用药偏差的人群。此外,大部分老年患者伴有多种慢性疾病,需要服用多种药物,一些药物费用较高,患者经济收入较低的情况下可能导致患者无法遵医嘱用药,使其产生停药、换药或减少用药剂量的用药偏差行为。本研究发现,患者出院后服药依从性为中等水平,自我管理行为中等水平。
综上所述,脑卒中患者医院家庭过渡期用药偏差发生率较高,临床需为患者提供延续性医疗服务,提高患者用药依从性及脑卒中预防效果。
参考文献
[1]江滨.现阶段我国脑卒中流行特征及防治现状对全科医疗服务的启示和建议[J].中国全科医学,2019,22(30):3653-3661.
[2]刘莎,谢贵阳.老年慢性病患者药物自我管理行为水平与药物不良事件发生的关系分析[J].中国药物滥用防治杂志,2023,29(6):974-977.
[3]李英华,王秀英,陆悦等.冠心病患者出院后用药差异发生情况及相关因素的调查研究[J].中国药房,2015,26(2):273-275.
[4]张华倩,陈芹,薛梦婷等.缺血性脑卒中患者医院-家庭过渡期用药偏差及相关因素分析[J].护理学杂志,2023,38(19):16-20.
[5]张雪梅,黄培,胡宴杰等.社区慢性病患者出院过渡期用药差异及相关因素研究[J].中国社区医师,2017,33(28):23-25,27.
[6]胡宴杰,黄培,李湘萍.双向转诊模式下慢性心脑血管疾病患者出院后用药差异调查研究[J].中国社区医师,2018,34(5):14-16,21.
[7]沈晗埼.老年脑梗死患者医院—家庭过渡期用药偏差的调查研究[D].成都:成都医学院,2023.
[8]单伟颖,李青,郭金玉.过渡期护理模式的研究进展[J].中华护理杂志,2010,45(3):284-286.