重症急性脑梗死合并吞咽功能障碍患者肠内营养序贯治疗效果观察
作者: 黄丽娜
摘要:目的 探讨重症急性脑梗死(ACI)合并吞咽功能障碍患者采用肠内营养序贯疗法的临床疗效。方法 选取我院2021年1月~2022年1月收治的重症ACI合并吞咽功能障碍患者80例为研究对象,将其随机分成A组和B组各40例。A组给予常规肠内营养治疗,B组实施肠内营养序贯治疗,比较两组不良反应、并发症发生情况、营养状态[上臂肌围(MAMC)、非瘫痪侧肱三头肌皮褶厚度(TSF)]。结果 B组治疗期间不良反应(5.00%)、并发症(7.50%)发生率均较A组(22.50%、25.00%)低(P<0.05);B组治疗后的MAMC、TSF均较A组高(P<0.05)。结论 对重症ACI合并吞咽功能障碍患者应用肠内营养序贯疗法,能有效减少不良反应、并发症的发生,改善患者营养状态,综合应用效果突出。
关键词:急性脑梗死;吞咽功能障碍;肠内营养序贯;营养状态;不良反应;并发症
急性脑梗死(ACI)是常见且严重的脑血管疾病,不仅发病急,还具有病情进展速度快及致残、致死率高等特点[1]。许多患者即便得到及时救治,仍会遗留各种异常,如肢体功能障碍、吞咽障碍、意识障碍等。有研究发现[2],吞咽功能障碍会增加ACI患者营养不良发生风险,不利于患者预后。因此,对重症ACI患者做好肠内营养治疗尤为重要。
早期肠内营养治疗效能已得到临床认可,在治疗模式上,临床多采用的是整蛋白肠内营养,但重症ACI患者胃肠道黏膜屏障已出现明显受损,若直接使用整蛋白肠内营养治疗,患者通常会有较差的耐受性,营养吸收较差,且容易出现各种胃肠道不良反应,如腹泻腹胀、呕吐等,增加吸入性肺炎的发生风险[3]。肠内营养序贯疗法是一种新型的营养辅助手段,能够有步骤、有规律的给予营养干预,使患者获得更好的营养支持。本研究旨在探讨重症急性脑梗死(ACI)合并吞咽功能障碍患者采用肠内营养序贯疗法的临床疗效。
1 资料与方法
1.1 一般资料
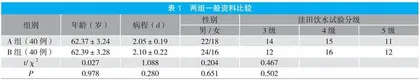
选取我院2021年1月~2022年1月收治的重症ACI合并吞咽功能障碍患者80例为研究对象,将其随机分成A组和B组各40例。两组患者一般资料比较无显著性差异(P>0.05)。见表1。
纳入标准:符合《中国急性缺血性脑卒中诊治指南2014》[4]中ACI的诊断标准;符合《肠外肠内营养学临床指南系列一——住院患者肠外营养支持的适应证(草案)》[5]中肠内营养治疗的标准;均为首次发病;洼田饮水试验均≥3级。排除标准:合并严重脏器功能障碍;存在活动性出血;发病前患有低蛋白血症;存在营养不良。
1.2 方法
两组均于治疗48 h后实施肠内营养治疗。B组给予肠内营养序贯治疗:患者入院后置入鼻胃管,第1~3 d使用肠内营养混悬液(SP)(国药准字H20010285),每次50~100 ml,水浴加热到35℃后借助鼻胃管向胃内轻缓、匀速注入,1次/2~3 h;患者如果没有不良反应(如腹泻、胃潴留、反流等)出现,可增加每次注入量,每次150~180 ml;第1 d的注入量应≤500 ml,后逐渐增加(每日增500 ml),直到达全量,即84~126 kJ/(kg·d)。第4 d使用肠内营养混悬液(TPF)(国药准字H20030011),方法、用量同SP。A组给予传统肠内营养治疗:首日使用TPF,方法、用量同B组,从第2 d开始,将注入量增到全量84~126 kJ/(kg·d)。两组均治疗4周。
1.3 观察指标
(1)不良反应。(2)并发症。(3)营养状态:对两组上臂肌围(MAMC)、非瘫痪侧肱三头肌皮褶厚度(TSF)进行测定。TSF正常值为:男≥12.5 mm,女≥16.5 mm,与正常值相比,<10%内属于正常。MAMC:测量上臂中线围长,计算公式=上臂中线围长(mm)-3.14×TSF(mm)。
1.4 统计学处理
数据处理采用SPSS 23.0统计学软件,计量资料以(x±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
2.1 两组不良反应情况比较
A组不良反应发生率为22.50%,B组不良反应发生率为5.00%,B组不良反应发生率低于A组(P<0.05)。见表2。
2.2 两组并发症发生情比较
A组并发症发生率为25.00%,B组并发症发生率为7.50%,B组并发症发生率低于A组(P<0.05)。见表3。
2.3 两组营养状态指标比较
治疗前,两组MAMC、TSF对比无显著差异(P>0.05);治疗后,B组TSF较治疗前增大,A组MAMC、TSF较治疗前缩小,且B组与A组相比,MAMC、TSF均偏大(P<0.05)。见表4。
3讨论
ACI为典型的脑血管疾病,以中老年人群最为多发,发病率逐年升高,且有明显年轻化趋向,许多患者伴有功能障碍,如言语、吞咽、肢体障碍等[6~7]。重症ACI患者由于病情危重,更易并发吞咽功能障碍。吞咽功能障碍会对患者正常进食造成影响,引起营养不良,尤其是处于急性期患者,其发生营养不良的风险性更大。有报道指出[8],ACI患者发生营养不良的概率为15%,发病1周内发生率最高,可达30%。受营养不良影响,患者肌肉、肢体力量会逐渐下降,免疫功能也会随之下降,易发生感染性并发症,如肺感染、吸入性肺炎等。通过营养支持治疗,可对营养不良的发生给予有效预防,且能对营养不良状态进行及时纠正。营养支持治疗还能够为全身细胞、组织的正常代谢提供支撑,促进脑损伤后组织分化情况的减轻,提高机体细胞与组织的修复能力[9]。
对重症ACI患者开展早期肠内营养治疗,能够稳定胃肠系统的黏膜细胞结构,维持其功能的完整性,预防或减少肠源性感染的发生(由肠道内细菌移位所造成)。此外,给予早期肠内营养治疗可使机体内氮始终维持平衡状态,促进氧化应激反应的减轻,抑制高分解代谢,改善免疫功能,还有助于机体拮抗过度炎性反应方面能力的提高。有学者指出[10],肠内营养治疗已经逐渐成为重症ACI患者首选方式,尤其是尚存胃肠系统功能的ACI患者,更能将其在改善营养状态方面的作用给发挥出来。
肠内营养混悬液(SP)为一种短肽型营养制剂,肠内营养混悬液(TPF)为一种整蛋白型肠内营养制剂,都是临床当中比较常用的肠内营养制剂。重症ACI患者发病后的数日内较难正常化进食,胃肠系统相对应的黏膜组织功能便会逐渐衰退,胃肠蠕动减弱,吸收功能出现异常,此时如果使用整蛋白型肠内营养制剂,除了会对患者吸收造成不利影响外,还容易诱发多种不良反应,如呕吐、腹胀等;此外,机体营养吸收不佳,会直接影响营养治疗效果。序贯疗法可以将上述问题有效解决,首先使用短肽型营养制剂缓解患者胃肠功能障碍,待其胃肠功能得到一定程度恢复后,再使用整蛋白型肠内营养制剂为机体补充能量,有效预防不良反应的出现,还有助于提高患者胃肠道的耐受性,增强营养吸收。本研究结果显示,B组治疗期间不良反应(5.00%)、并发症(7.50%)发生率均较A组(22.50%、25.00%)低(P<0.05);B组治疗后的MAMC、TSF均较A组高(P<0.05)。
综上,对重症ACI合并吞咽功能障碍患者应用肠内营养序贯疗法,能有效减少不良反应、并发症的发生,改善患者营养状态,综合应用效果突出。
参考文献
[1] 刘伟.脑梗死后吞咽功能障碍患者的危险因素及护理干预对策[J].国际护理学杂志,2020,39(22):4065-4067.
[2] 邱海燕,刘荣丽,李亚楠.脑梗死患者并发吞咽功能障碍的相关影响因素及其干预措施[J].国际医药卫生导报,2021,27(10):1567-1570.
[3] 尤素伟,冯俊艳,冯欣,等.急性脑梗死患者伴吞咽障碍的临床特征及发生卒中相关性肺炎的影响因素分析[J].现代生物医学进展,2022,22(6):1186-1190.
[4] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2014[J].中华神经科杂志,2015,48(4):246-257.
[5] 中华医学会肠外肠内营养学分会.肠外肠内营养学临床指南系列一——住院患者肠外营养支持的适应证(草案)[J].中华医学杂志,2006,86(5):295-299.
[6] 贾亚杰,姚明.肠内营养支持与肠外营养支持序贯治疗危重患者的临床价值[J].中国医药科学,2022,12(11):187-189,196.
[7] 崔赢,明宝红,金娜,等.急性卒中伴吞咽困难患者序贯联用肠内外营养的临床研究[J].实用药物与临床,2018,21(10):1152-1154.
[8] 吴金平,陈小枫,王丹丹,等.序贯肠内营养治疗对出血性脑卒中合并吞咽功能障碍患者NIHSS评分、内毒素、二胺氧化酶水平及预后的影响[J].临床与病理杂志,2019,39(6):1220-1225.
[9] 潘光惠.序贯营养支持及护理在脑卒中吞咽障碍患者中的应用效果[J].国际护理学杂志,2019,38(12):1888-1891.
[10] 冯二艳,罗书引,潘幸尧,等.肠内序贯营养支持联合益生菌对重型颅脑损伤患者营养状况及胃肠功能障碍的改善作用研究[J].解放军预防医学杂志,2020,38(9):127-130.