腹腔镜与开腹手术治疗老年上消化道穿孔的效果观察
作者: 周杰
摘要:目的 探讨腹腔镜与开腹手术治疗老年上消化道穿孔的临床效果。方法 选取我院2021年8月~2022年8月收治的72例老年上消化道穿孔患者为研究对象,根据治疗方式不同分为对照组和研究组,每组各36例,对照组采用开腹手术治疗,研究组采用腹腔镜手术治疗,对比两组手术效果。结果 研究组术中失血量、切口长度、并发症发生率均低于对照组(P<0.05);两组手术时间比较无显著差异(P>0.05)。结论 老年上消化道穿孔患者行腹腔镜手术治疗预后效果优于开腹手术,可推广应用。
关键词:腹腔镜;开腹手术;上消化道穿孔
上消化道穿孔的主要病因为消化道溃疡,随着溃疡的持续加重,可在消化道表面形成孔洞[1]。上消化道穿孔病变进展速度较快,消化道内部液体及食物残渣可通过破损区域进入患者腹腔内部,导致腹膜炎等病变,患者临床表现为腹部剧烈疼痛、恶心、呕吐等症状,部分重症患者产生休克。老年上消化道穿孔患者病情危重,需及时接受手术治疗以确保患者生命安全。开腹手术修复穿孔为常规手术方案,治疗总有效率较高,但老年患者受年龄、免疫力下降等因素影响,术后恢复时间较长。腹腔镜微创手术技术具有小切口、低创伤等优势,但其临床应用仍存争议[2]。本研究分析72例老年上消化道出血患者资料,对比开腹与腹腔镜手术的应用效果。
1资料与方法
1.1 一般资料
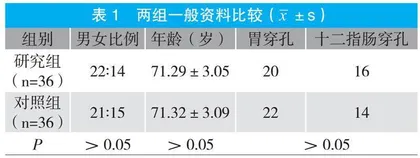
选取我院2021年8月~2022年8月收治的72例老年上消化道穿孔患者为研究对象,根据治疗方式不同分为对照组和研究组,每组各36例。
纳入标准:经症状观察、影像学检查确诊为上消化道穿孔;发病至入院时间低于24 h;全身情况稳定,可耐受手术;签署研究同意书。
排除标准:合并出血、幽门梗阻;上腹部手术史;合并休克等危重症状。
两组一般资料比较无显著性差异(P>0.05)。见表1。
1.2 方法
1.2.1 研究组患者接受腹腔镜手术治疗
术前医师指导患者完成各项基础性检查,严格禁食,依据患者临床症状行胃肠减压、抗感染、纠正水电解质平衡。腹腔镜手术麻醉方案为全身麻醉,气管插管并注入麻醉药物,将患者调整仰卧手术体位,头部位置高于脚部,身体朝向左侧倾斜约30°,腹腔镜显示屏放置于患者右侧前方区域,医师站立于患者左侧。本研究采用三孔操作方法,选择患者脐部下方区域设置观察孔,置入10 mm Trocar,选择患者右侧锁骨中线肋缘下方约2 cm区域设置主操作孔及副操作孔,置入5 mm Trocar。完成上述操作后建立人工气腹,设置气腹压力为12~14 mmHg。医师利用腹腔镜详细观察腹内情况,吸收腹腔内部积液,详细探查脓苔或积液较多部位,以确定穿孔部位,如患者为胃穿孔,需通过镜下活检确定是否为肿瘤所致穿孔。医师依据穿孔位置,采用可吸收线沿管腔实施纵向缝合处理,缝合方法为8字缝合或全层间断缝合。完成穿孔部位缝合后冲洗上腹部,观察缝合部分是否存在渗液,确认无渗液后缝合周边大网膜组织,并行结扎覆盖。如患者腹腔重度感染,医师于右侧下腹部留置引流管。采用生理盐水彻底冲洗腹腔内部,常规留置引流管。详细检查各穿刺孔,确认无渗血及损伤后撤出,气腹,缝合手术切口。
1.2.2 对照组患者接受开腹手术治疗
术前准备方案、麻醉方案参照腹腔镜手术,于患者腹部设置手术切口,探查腹腔内部情况,确认穿孔部位后采用可吸收线沿管腔实施纵向缝合处理,缝合方法为8字缝合或全层间断缝合。完成上述操作后留置引流管,缝合手术切口。术后两组患者均禁食,并行胃肠减压、抑制胃酸分泌、抗感染等治疗,如引流液总量低于10 ml/d可拔除引流管,肛门排气后可拔除胃管,患者离院后6~8周行抗溃疡治疗,定期到院复查。
1.3 观察指标
对比两组术中、术后指标以及并发症发生率。
1.4 统计学方法
利用SPSS 23.0软件研究数据,计量资料用(x±s)表示,进行t检验;计数资料用比率表示,进行χ2检验;P<0.05差异有统计学意义。
2结果
2.1 两组术中指标比较
研究组术中失血量、切口长度均低于对照组(P<0.05),两组手术时间比较无显著差异(P>0.05)。见表2。
2.2 两组术后指标比较
研究组肛门排气时间、下床时间、住院时间、VAS疼痛评分均低于对照组(P<0.05)。见表3。
2.3 两组并发症发生率比较
研究组并发症发生率为5.56%,低于对照组的22.22%,两组比较差异显著(P<0.05)。见表4。
3讨论
消化道溃疡在老年群体中发病率较高,如病情持续进展,可导致消化道损伤加重,最终形成消化道穿孔。老年上消化道穿孔患者发生穿孔的部位主要包括胃部、十二指肠,消化液及食物残渣可通过穿孔部位进入患者腹腔内部,继而诱发腹膜炎及相关临床症状,如长时间未得到救治,可导致患者产生休克,甚至引发死亡[3]。手术修补是临床治疗老年上消化道穿孔的最佳方案,可迅速控制穿孔部位,避免穿孔面积持续扩大,吸收渗漏的消化液及食物残渣,进而缓解临床症状,确保患者生命安全[4]。开腹手术与腹腔镜微创手术为老年上消化道穿孔的主要手术方案,传统开腹手术模式下,医师在患者腹部设置面积较大的手术切口,通过腹腔内部探查确定上消化道孔洞的准确位置,利用可吸收线缝合完成修补。该术式可在短时间完成穿孔部位的修补,但术中腹腔内部脏器长期暴露于空气中,且手术操作精确度不足,可对机体造成较为严重的创伤[5]。老年上消化道穿孔患者机体自我修复能力偏弱,术后切口愈合总时间较长、切口部位疼痛严重、不适感强烈、极易合并切口感染等并发症,进而导致患者住院时间延长,治疗满意度下降[6]。
腹腔镜手术仅需在患者脐部、肋缘等部位设置3~4个小面积手术切口,可缩短术后切口部位愈合时间,并可减轻切口疼痛程度,且小面积切口合并感染率显著低于大面积切口,有助于加速患者术后机体恢复,使患者尽早符合出院标准[7]。腹腔镜手术利用腹腔镜完成腹腔内部探查,可放大组织器官,配合人工气腹的建立可扩展手术操作空间,医师通过对腹腔镜的放大观察可及时确定脓苔或积液较多部位,通过对相关部位的处理可发现穿孔位置,通过精细化的修补操作可达到理想治疗效果[8]。腹腔镜手术环境相对封闭,可避免腹腔内部脏器长时间接触空气,通过腹腔镜的辅助观察可精确完成手术操作,继而减轻手术对组织器官生理机能的干扰。在腹腔镜手术模式下,患者术后切口部位疼痛程度较开腹手术轻微,切口愈合所需时间较短,患者可及早下床运动使肛门排气时间提早,恢复正常饮食时间提前进而加速机体康复,显著改善预后效果。腹腔镜手术符合微创、快速康复等理念,可避免术后疼痛影响机体活动,进而降低术后并发症发生率。
研究结果显示,研究组术中失血量、切口长度、并发症发生率均低于对照组(P<0.05);两组手术时间比较无显著差异(P>0.05)。说明腹腔镜手术治疗效果更佳。腹腔镜手术采用小切口完成入路,术中医师利用腹腔镜精确完成各项操作,手术切口面积较小且术中失血量较少,患者可早期下床活动及早完成肛门排气,缩短住院时间。此外,腹腔镜手术通过小切口、精细化操作,可最大程度规避感染源,降低感染等并发症发生风险。但腹腔镜手术操作难度较高,医师需熟练掌握手术流程,不断总结临床经验,完善手术操作方案。术中需利用腹腔镜探查确定穿孔位置,如常规部位探查未见穿孔,则需观察胃后壁、十二指肠侧壁等区域,也可将腹膜或结肠韧带切开。如患者穿孔部位邻近胆管,术中需妥善保护胆管,缝合穿孔部位期间需隔离胆管,避免影响手术效果。如患者穿孔面积过大,医师需通过覆盖大网膜、留置引流管等方式完成修补,如腹腔镜修补难度过大,则需调整为开腹修复,确保患者生命安全。为提高老年上消化道穿孔治疗效果,医师需加强术前病情综合评估,详细了解老年患者病史资料,依据临床症状严重程度确定手术方案。术中操作应以精细为主要原则,避免修复上消化道穿孔期间损伤其他组织器官。术后加强患者病情监测评估,观察引流情况及切口情况,及时妥善处理各类异常状况。术后早期可指导患者进行康复运动,并为患者制定饮食计划以加速病情康复。
综上所述,老年上消化道穿孔患者行腹腔镜手术治疗预后效果优于开腹手术。
参考文献
[1] 叶勇,曹荣格,金奎,等.腹腔镜与开腹手术治疗急性上消化道穿孔33例临床分析[J].现代科学仪器,2022,39(4):87-90,102.
[2] 郑坤才,朱奕群.腹腔镜上消化道穿孔修补术用于治疗上消化道溃疡穿孔的临床疗效及安全性观察[J].智慧健康,2022,8(10):63-65.
[3] 徐秀堂.腹腔镜修补术治疗急性上消化道穿孔的效果和对患者生活质量的影响[J].系统医学,2022,7(13):146-149.
[4] 唐咸军,范启腾,辛恩平.传统开腹修补术与腹腔镜修补术治疗老年上消化道穿孔的临床效果分析[J].临床医学工程,2021,28(6):709-710.
[5] 李志团,梁海荣,梁懂康.用开腹手术与腹腔镜下消化道穿孔修补术治疗上消化道溃疡穿孔的效果对比[J].健康必读,2021(7):59-60.
[6] 黄金明.对比剖腹探查术与腹腔镜手术在治疗急性上消化道穿孔中的应用效果分析[J].健康大视野,2021(18):52.
[7] 王斌.腹腔镜修补术治疗急性上消化道穿孔的效果和对患者生活质量的影响观察[J].中国血液流变学杂志,2020,30(3):354-355,362.
[8] 夏文岩.探究微创腹腔镜与传统开腹修补术治疗老年上消化道穿孔术后的并发症及预后差异[J].中国医药指南,2020,18(20):73-74.