三阶梯诊疗程序筛查对宫颈癌前病变诊治影响
作者: 罗腾芬 刘艳
【摘要】目的:探究在宫颈癌前病变诊治中引入三阶梯诊疗程序筛查的影响。方法:对我院收治的宫颈癌前病变患者予以选取,实验时间为2020年1月—2022年12月,收录85例样本,对其资料进行回顾性分析,分组操作用盲选抽签法完成,研究组(43例)施以三阶梯诊疗程序筛查,参照组(42例)行阴道镜检查,观察和比较组间宫颈癌前病变检出率,分析阴道镜图像结果。结果:研究组的宫颈癌前病变检出率(93.02%)相比参照组(76.19%)更高(P<0.05)。研究组高危型HPV感染率(48.84%)、低危型HPV感染率(27.91%)、宫颈癌前病变Ⅰ型率(37.21%)、Ⅱ型率(32.56%)、Ⅲ型率(30.23%)均比参照组更高(P<0.05),组间SCC型率相近(P>0.05)。研究组的SCC率(9.30%)、正常转化区率(4.65%)均比参照组要低,二联征(30.23%)、三联征(39.53%)、醋酸白上皮率(16.28%)均比参照组更高(P<0.05)。结论:在宫颈癌前病变诊治中应用三阶梯诊疗程序筛查可提升病变检出率,且能够明确疾病分型,为临床诊治疾病提供支持,有推广意义。
【关键词】宫颈癌前病变;三阶梯诊疗程序;HPV
Impact of three-step treatment procedure screening on the diagnosis and treatment of cervical precancerous lesions
LUO Tengfen, LIU Yan
Yuyang District Maternal and Child Health Hospital, Yulin, Shaanxi 719000, China
【Abstract】Objective: To investigate the impact of introducing a three-step treatment procedure for screening in the diagnosis and treatment of cervical precancerous lesions. Methods: Patients with cervical precancerous lesions admitted to our hospital were selected from January 2020 to December 2022, 85 samples were included, and their data were retrospectively analyzed. The grouping operation was completed by blinded lottery, and the study group (43 cases) was screened with a three-step treatment procedure, while the reference group (42 cases) underwent colposcopy, and the detection rate of cervical precancerous lesions was observed and compared between groups, and the colposcopic image results were analyzed. Results: The detection rate of cervical precancerous lesions was higher in the study group (93.02%) compared to the reference group (76.19%) (P<0.05). The rates of high-risk HPV infection (48.84%), low-risk HPV infection (27.91%), cervical precancer type I (37.21%), type Ⅱ (32.56%), and type Ⅲ (30.23%) were higher in the study group than in the reference group (P<0.05), and the rates of SCC types were similar between groups (P>0.05). The SCC rate (9.30%) and normal transformation zone rate (4.65%) were lower in the study group than in the reference group, and the dichotomous (30.23%), trichotomous (39.53%), and white epithelial acetate rates (16.28%) were higher than in the reference group (P<0.05). Conclusion: The application of three-step treatment procedure in the diagnosis and treatment of cervical precancerous lesions can improve the detection rate of lesions and clarify the disease staging, which can support the clinical diagnosis and treatment of the disease and has significance for promotion.
【Key Words】Cervical precancerous lesions; Three-step treatment procedure; HPV
宫颈癌前病变是指癌症发生前该部位所发生的病变引发的癌变,该疾病在临床上又被称为子宫颈上皮内瘤变,是一种宫颈黏膜的异常增生,若治疗不及时会发展为宫颈癌,对患者的生命安全造成严重负性影响[1]。持续性高危型宫颈癌前病变感染,即HPV感染是引发宫颈癌前病变的主要因素之一,宫颈癌前病变部位多处于宫颈转化区中没有发育成熟的鳞状上皮,或者处于新的鳞柱上皮交接部位[2]。因此,选取高效检查、筛查方式,早期检出疾病,并予以患者针对性治疗,对改善预后十分重要。既往是以早期检出宫颈癌为改善宫颈癌预后的主要目的,缺乏预防性,常用的单一筛查方式,检查范围及作用存在局限性,导致容易出现漏诊或误诊的情况[3]。而当前宫颈癌筛查目标是以检出早期高级别的宫颈癌前病变,明确高危因素采取阻断性治疗,以此可起到预防及早期治疗宫颈癌的目的。三阶梯诊疗程序是由阴道镜检查、组织病理学检查及宫颈细胞学检查组成的三级筛查方案,其能够通过层层筛查提升宫颈癌前病变检出率,明确疾病分型,对改善预后有重要作用[4]。对此,本次研究为选取高效疾病筛查方法,提升临床诊治效果,观察并分析了在宫颈癌前病变诊治中引入三阶梯诊疗程序筛查的影响,现报告如下。
1 资料与方法
1.1 一般资料
对我院收治的宫颈癌前病变患者予以选取,实验时间为2020年1月—2022年12月,收录85例样本,对其资料进行回顾性分析,分组操作用盲选抽签法完成。研究组43例,年龄24~65岁,平均年龄(44.47±3.21)岁;参照组42例,年龄23~65岁,平均年龄(44.19±3.53)岁。组间自然信息对比,P>0.05,有可比性。纳入标准:①经临床检查,综合体征表现,确诊为宫颈癌前病变;②经查阅临床资料完整性无异常者;③对实验内容了解,同意参与。排除标准:①处于哺乳期、妊娠期者;②患有精神、认知障碍性疾病者;③合并其他生殖系统疾病者。
1.2 方法
参照组行阴道镜检查,指导患者采取正确体位,将阴道镜置入患者阴道,对宫颈病灶进行观察,包括病灶部位、边界、结构、血管、色泽等,使用3%的醋酸棉球将宫颈表面浸润,并在宫颈部位涂抹适量碘伏,对病变范围进行观察等。
研究组施以三阶梯诊疗程序筛查,一阶梯检查:使用液基细胞学检查方法进行宫颈癌细胞学筛查,指导患者采取正确体位,如膀胱截石位,使其宫颈充分暴露,于患者宫颈表面行清洁处理,使用清洁球,将细胞刷尖部置入获取标本,注意控制操作力度。使用自动化移液与梯度离心对标本进行处理,在标本沉降后对其行染色处理。二阶梯检查:进行HPV检查,在一阶梯检查结果的基础上,根据患者高度、低度鳞状上皮病变状况行该项检查。采集宫颈分泌物,将其进行存储,保存环境温度应控制在4℃,使用杂交捕获法检查。三阶梯检查:进行阴道镜检查,操作步骤与参照组相同。组间均行组织病理学检查,采集标本后进行切片、染色处理,对切片进行观察。
1.3 观察指标
比对组间宫颈癌前病变检出率,以病理诊断结果≥宫颈癌前病变Ⅰ型为阳性判定标准。分析阴道镜图像结果:包括二联征、三联征、醋酸白上皮、SCC(宫颈癌)、正常转化区。
1.4 统计学分析
采用SPSS 25.0统计学软件进行数据分析。计数资料采用(%)表示,进行x2检验,计量资料采用(x±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 宫颈癌前病变检出率
研究组的宫颈癌前病变检出率(93.02%)相比参照组(76.19%)更高(P<0.05),见表1。

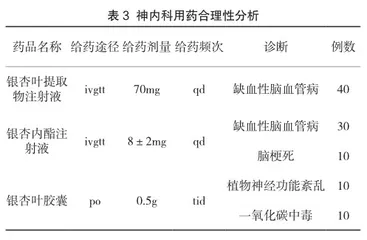
2.2 宫颈癌前病变病理检查结果
研究组高危型HPV感染率(48.84%)、低危型HPV感染率(27.91%)、宫颈癌前病变Ⅰ型率(37.21%)、Ⅱ型率(32.56%)、Ⅲ型率(30.23%)均比参照组更高(P<0.05),组间SCC型率相近(P<0.05),见表2。
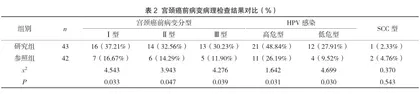
2.3 阴道镜图像结果
研究组的SCC率(9.30%)、正常转化区率(4.65%)均比参照组要低,二联征(30.23%)、三联征(39.53%)、醋酸白上皮率(16.28%)均比参照组更高(P<0.05),见表3。
3 讨论
宫颈癌前病变的发病机制较为复杂,HPV慢性感染是引发宫颈癌前病变的主要原因,此外性生活不洁、环境因素等因素也会诱发宫颈癌前病变[5]。该疾病典型的临床症状表现为阴道分泌物、阴道接触性出血等,多数患者可无临床表现,部分患者会出现宫颈的上皮内瘤样病变[6-7]。若发病后没有及时接受治疗会引发严重并发症,包括宫腔积液、宫颈癌、盆腔炎等。宫颈癌前病变按照严重程度可分为高度与低度鳞状上皮内病变,后者病发人群多见年轻女性。高度鳞状上皮内病变的浸润性较高,导致其转化为宫颈癌的风险较高。因此,采取有效诊断、筛查方式,早期发现、诊断、治疗,对预防宫颈癌发生及控制病程进展十分重要。
本次研究结果显示:与参照组宫颈癌前病变检出率比对,研究组的值更高(P<0.05)。宫颈癌前病变病理检查结果比对,组间除SCC型检出率相近(P>0.05)外,研究组其余检测值均较高(P<0.05)。阴道镜图像与参照组比对,研究组除SCC率、正常转化区率均较低外,其余指标均较高(P<0.05),由此说明,三阶梯诊疗程序筛查的应用可提升宫颈癌前病变检出率,能够为临床诊治疾病提供支持。原因分析为,宫颈癌前病变形态学变化主要在组织病理学、宫颈细胞学等方面反应,其中以HPV感染为主。三阶梯诊疗程序是通过宫颈癌细胞学、HPV检查、阴道镜检查对宫颈癌前病变进行筛查,其能够弥补传统单一筛查方法的不足,能够通过结合三种检查方式,对各种危险因素进行筛查尽早发现宫颈癌前病变。通过HPV检查可明确HPV感染分型,基于此为临床诊治疾病提供依据,针对性选择治疗方案,以此可提升治疗有效性及针对性,有效控制病程进展。因此,筛查高危型HPV感染十分重要。阴道镜检查与组织病理学检查为三阶梯诊疗程序筛查的第三步,通过阴道镜检查可获得活检标本,探查病灶部位情况,并基于此进行组织病理学检查,确诊疾病性质及分型,以此可为临床诊断及治疗疾病提供客观依据。
综上,在宫颈癌前病变诊治中应用三阶梯诊疗程序筛查可提升病变检出率,明确疾病分型,为临床诊治疾病、诊断病变原因提供参考。
参考文献
[1] 郭芝亮,易丹妮,何耀娟,等.HPV联合阴道镜检查对早期诊断宫颈癌癌前病变诊断效能的影响[J].当代医学,2021,27(15):144-145.
[2] 罗晶,李婷婷,王倩,等.液基薄层细胞学检查,人乳头状瘤病毒检测及阴道镜检查在宫颈癌前病变及宫颈癌筛查中的应用价值[J].新乡医学院学报,2021, 38(5):427-430,435.
[3] 商家炜,李秋子,霍红,等.高危型人乳头瘤病毒与液基薄层细胞学检查技术联合检测在宫颈癌前病变筛查中诊断价值[J].临床军医杂志,2020,48(11):57-59.
[4] 廖婧,许长俊,周红林,等.c-Myc,hTERC基因检测及HC2-HPV分子检测对宫颈癌前病变的诊断价值[J].昆明医科大学学报,2020,41(7):6-10.
[5] 李娜,张改花,李娇,等.HPV L1壳蛋白联合HR-HPV分型,TCT检测对宫颈癌前病变及宫颈癌的诊断价值分析[J].中国妇产科临床杂志,2022,23(1):12-14.
[6] 吴秋珍,毛瑛玉,林茂华,等.Aptima HPV E6/E7 mRNA 16,18/45基因型检测技术在宫颈癌前病变和宫颈癌筛查中的应用价值[J].诊断病理学杂志,2021,28(3):202-206.
[7] 严丹丹,陈奇童,孙雨,等.HPV-DNA检测联合TCT对宫颈癌前病变筛查价值的Meta分析[J].生殖医学杂志,2020,29(4):487-494.