1~12月龄肺炎住院患儿的营养状况及免疫功能评价
作者: 夏露露 赵文利 武洁 霍枫 王荃 闫洁
摘要:目的:通过对肺炎患儿进行营养风险筛查、营养评价,检测淋巴细胞亚群、免疫球蛋白水平,探讨不同营养状况对其免疫功能的影响。方法:纳入325名符合标准的患儿,收集基本信息。采用流式细胞仪检测淋巴细胞亚群(CD3+、CD4+、CD8+、CD4+/CD8+、BC、NKC),采用速率透射比浊法检测免疫球蛋白(IgM、IgA、IgG),并检测血红蛋白、白蛋白、前白蛋白、C反应蛋白(CRP)。结果:本研究中营养高风险患儿占12.92%,营养不良(包括低体重和超重)患儿占12.00%,平均血红蛋白为(100.65±12.04)g/L,平均白蛋白为(39.67±4.04)g/L,平均前白蛋白为(103.60±37.57)mg/L,各项指标在男婴与女婴之间无显著差异。正常体重组的CD3+T细胞高于低体重组和超重组(P<0.05),超重组的CD4+T细胞和CD4+/CD8+低于其他2组(P<0.05),IgM水平高于其他2组(P<0.05)。母乳喂养组和混合喂养组的CD3+T细胞和CD8+T细胞高于人工喂养组(P<0.05)。无贫血组的CD4+T细胞和CD4+/CD8+低于贫血组(P<0.05),CD8+T细胞高于贫血组(P<0.05),白蛋白和前白蛋白水平均高于贫血组(P<0.05)。CRP正常组的CD4+T细胞、CD4+/CD8+和IgA低于CRP升高组(P<0.05),B淋巴细胞亚群、血红蛋白、白蛋白、前白蛋白水平均高于CRP升高组(P<0.05)。CRP与前白蛋白呈显著负相关(r=-0.444,P<0.05)。结论:肺炎患儿在不同营养状况下的免疫功能不同,通过改善营养状况,可有助于改善免疫功能,利于疾病恢复。
关键词:免疫功能;营养状况;肺炎;婴儿
近年来,有研究表明,小儿肺炎与免疫功能有密切关系[14]。本研究通过评估肺炎住院患儿的营养状况,检测免疫学指标,分析免疫功能变化的特点,为临床判断病情发展及选择适当的治疗方案提供参考。
1资料与方法
1.1一般资料
选取2019年1月—2020年3月在首都医科大学附属北京儿童医院急诊重症监护病房住院的符合纳入标准的325名患儿,其中男199人、女126人;平均月龄为(4.14±3.09)月。纳入标准:(1)1~12月龄;(2)符合肺炎诊断标准[3];(3)住院时间在24 h以上。排除标准:(1)年龄小于1月龄或大于12月龄;(2)合并先天性疾病或需要有创呼吸支持的患儿;(3)住院不足24 h的患儿;(4)无法提供可靠病史的患儿。
1.2方法
1.2.1基本信息收集收集内容包括患儿的性别、年龄、入院前饮食情况、体质量、身长、疾病诊断等。采用电子婴儿秤测量入院时患儿的体质量和身长,体质量精确到0.1 kg,身长精确到0.1 cm。入院前饮食情况由营养师通过询问患儿入院前3天内的饮食情况并记录。疾病诊断摘自病历资料。
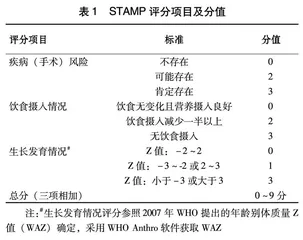
1.2.2STAMP评分主要包括患儿疾病诊断、饮食摄入情况、生长发育情况,每部分分别进行评分,再相加得出总分,定义总分<4分为低营养风险,需要定期复评;≥4分为高营养风险,需要营养医师和临床医师共同制定营养治疗方案,按照此方案进行营养治疗,并由医师、护士、营养师监测患儿对营养治疗的反应,每周复评1次直至出院。本研究中疾病诊断评分标准为:不需要呼吸支持评为2分、需要无创呼吸支持评为3分(表1)。
1.2.3实验室指标检测采集患儿住院第1天的血液标本,检测血红蛋白(Hgb,g/L)、白蛋白(ALB,g/L)、前白蛋白(PA,mg/L)、C反应蛋白(CRP,mg/L)、体液免疫指标:免疫球蛋白(IgM、IgA、IgG)、细胞免疫指标:T淋巴细胞亚群(T淋巴细胞亚群总数CD3+、辅助性T细胞亚群CD4+、抑制性T细胞亚群CD8+、 CD4+/CD8+比值)、B淋巴细胞亚群(BC)、自然杀伤细胞(NKC)等指标。体液免疫指标采用速率透射比浊法检测,细胞免疫指标采用流式细胞仪检测,所有检测均由首都医科大学附属北京儿童医院检验科室完成。
1.3统计学方法
采用SPSS 22.0统计软件对收集的资料进行统计学处理。计量资料以±s表示,组间比较采用独立样本t检验和方差分析。计数资料以百分比或率表示,采用卡方检验。2个变量间的关系采用双变量相关分析法,以P<0.05为差异有统计学意义。
2结果与分析
2.1肺炎住院患儿的营养状况
本研究中患儿营养风险筛查的平均得分为(2.70±0.99)分,其中高风险人数占12.92%、营养不良(包括低体重和超重)患儿占12.00%,男婴与女婴的营养风险分布及营养状态分布均无差异。住院患儿的平均血红蛋白水平处于轻度贫血范围(90~110 g/L)[1]、平均白蛋白处于正常范围(35~50 g/L)、平均前白蛋白水平低于正常范围(150~400 mg/L),各项指标在男婴与女婴之间无显著差异(表2)。
2.2不同营养状况对肺炎患儿免疫功能和营养指标的影响本研究将营养状况分为低体重组、正常体重组和超重组,发现正常体重组的CD3+T细胞高于低体重组和超重组(P<0.05),BC低于其他2组(P<0.05)。超重组的CD4+T细胞和CD4+/CD8+低于其他2组(P<0.05),IgM水平高于其他2组(P<0.05);3组之间的其他体液免疫指标及血红蛋白、白蛋白、前白蛋白等指标之间无明显差异(表3)。
2.3不同喂养方式对肺炎患儿免疫功能和营养指标的影响本研究根据喂养方式分为母乳喂养组、混合喂养组和人工喂养组,发现母乳喂养组和混合喂养组的CD3+T细胞和CD8+T细胞高于人工喂养组(P<0.05),BC低于人工喂养组(P<0.05)。人工喂养组的前白蛋白水平高于其他两组(P<0.05)。3组患儿的体液免疫指标、血红蛋白、白蛋白无明显差异(表4)。
2.4血红蛋白对肺炎患儿免疫功能和营养指标的影响
本研究根据血红蛋白水平分为无贫血组(Hgb≥110 g/L)、轻度贫血组(Hgb 90~110 g/L)和中度贫血组(Hgb 60~90 g/L),发现无贫血组的CD4+T细胞和CD4+/CD8+低于其他2组(P<0.05),CD8+T细胞高于其他2组(P<0.05);无贫血组的白蛋白和前白蛋白水平均高于其他2组(P<0.05);3组之间的体液免疫指标无明显差异(表5)。
2.5不同炎症水平对肺炎患儿免疫功能和营养指标的影响根据CRP水平分为CRP正常组(CRP<8 mg/L)和CRP升高组(CRP≥8 mg/L),发现CRP正常组的CD4+T细胞、CD4+/CD8+和IgA低于CRP升高组(P<0.05),BC、血红蛋白、白蛋白、前白蛋白水平均高于CRP升高组(P<0.05)。CRP与前白蛋白呈显著负相关(r=-0.444,P<0.05)(表6)。
3讨论
规范的儿科营养管理体系包括营养风险筛查、营养评估和营养支持等环节[5]。营养风险是指现存的或潜在的与营养因素相关的导致患儿出现不利临床结局的风险。营养风险筛查可以快速、简便地发现患儿是否存在营养风险[6]。本研究采用儿科营养不良评估筛查工具(STAMP)作为筛查工具[7]。针对存在营养高风险的患儿,进行营养评估,并给予合理的营养支持,可有利于其临床转归、减少并发症、减少住院费用及缩短住院时间[8]。既往研究表明不同疾病类型、不同性别对营养风险均有影响,其中呼吸科患儿营养高风险发生率为25.1%,1月龄~1岁各种疾病患儿营养高风险发生率为21.1%[9]。本研究中营养高风险筛查率为12.9%,主要得分项目与生长发育情况相关,考虑与病种单一有关。营养不良率为12.0%,与营养高风险筛查率基本一致。
营养评估需要结合人体测量、实验室检测、临床评估、膳食评估、环境和家庭情况等综合评价[10]。儿童最常用的人体测量评价方法是Z值评分法,Z值即标准差,Z值-2和2相当于百分位数法的P3和P97,Z评分=(儿童测量值-参考标准中位数)/标准差。营养状况评价标准为:WAZ<-2为低体重、WAZ>2为超重[11]。此方法应用范围广泛,不受种族、社会经济地位以及喂养方式的影响,已成为我国评价儿童生长发育和营养状况的常用方法之一,主要反应儿童过去和(或)现在的急性和(或)慢性营养状况[1213]。临床常用的生化检验内容包括:血清蛋白水平、免疫指标和各种营养素的测定。白蛋白是评价蛋白质营养状况的最常用生化指标,但由于其半衰期较长,短期蛋白质摄入不足时,机体可通过分解肌肉释放氨基酸,提供合成蛋白质的基质,同时循环外白蛋白可向循环内转移,使血浆白蛋白维持在一定水平,反映体内蛋白质储存敏感性低;前白蛋白半衰期短,反映体内蛋白质储存的敏感性好[14]。机体存在感染时,前白蛋白水平也会降低[15]。本研究中患儿的白蛋白水平处于正常范围,前白蛋白水平低于正常范围,与体内蛋白质储存不足及感染均有关系。
免疫细胞中最重要的细胞群是T 淋巴细胞,通过各个 T 淋巴细胞亚群的相互作用,可以维持和增进机体正常的免疫功能[16]。其中,CD3+T细胞代表总T细胞,占外周血淋巴细胞的65%~75%。CD4+T细胞又称辅助性T细胞,在细胞免疫中发挥主要作用,并具有协助体液免疫的功能,可用于评价机体免疫系统的状态。CD8+T细胞为细胞毒性T细胞,是一类具有杀伤活性的效应细胞。CD4+/CD8+比值的稳定和平衡是机体发挥正常免疫功能的关键因素。B淋巴细胞占外周血淋巴细胞的8%~15%,主要功能是产生免疫球蛋白。自然杀伤细胞为非特异性细胞免疫的效应细胞,占外周血淋巴细胞的5%~10%,可直接杀伤肿瘤和病毒感染的靶细胞[17]。机体体液免疫的重要指标是IgM、IgA、IgG,这3种免疫球蛋白降低,提示免疫水平下降[18]。
个体的营养状况和食物摄入模式对免疫功能有着重要影响,其可以发生在物理屏障(例如皮肤、肠粘膜)、微生物组、先天免疫系统和适应性免疫系统[19]。生命早期免疫系统的发育将受到喂养方式的影响,通过抗体和细胞因子的转移,母乳喂养可为婴儿提供被动免疫力[20]。当长期蛋白质能量摄入不足时,可表现为血清免疫球蛋白(如 IgA、IgG、IgM)下降等[14]。营养素与细胞免疫和体液免疫也存在关系,缺铁性贫血会导致细胞免疫和体液免疫指标的改变[21]。
多项研究表明,与健康儿童相比较,肺炎患儿存在细胞免疫和体液免疫变化,故认为肺炎患儿常伴随免疫功能紊乱[2223]。本研究比较了肺炎患儿在不同营养状态下的免疫功能改变。从营养状况上看,本研究中低体重组患儿CD3+T细胞低于正常体重组,超重组CD3+T细胞、CD4+T细胞和CD4+/CD8+均低于正常体重组,提示婴儿期应维持正常体重,避免低体重和超重,以保持良好的免疫功能。从喂养方式上看,接受母乳喂养的患儿CD3+T细胞高于人工喂养组,提示母乳喂养可相对增强免疫功能,提倡婴儿期进行母乳喂养。从营养素水平上看,本文比较了血红蛋白对免疫功能的影响,发现贫血组CD4+T细胞和CD4+/CD8+高于无贫血组,CD8+T细胞低于无贫血组,提示在感染状态下,贫血进一步激活了体液免疫功能,易导致机体免疫功能的紊乱。因此,婴儿期应关注血红蛋白水平,若出现贫血,应及时进行营养素补充,以维持机体免疫功能的平衡。从炎症水平上看,CRP正常组的白蛋白、前白蛋白、血红蛋白水平均高于CRP升高组,但CD4+T细胞、CD4+/CD8+和IgA低于CRP升高组,提示随着炎症水平的升高,机体的营养指标水平下降,免疫功能进一步激活,临床上应积极控制炎症的发展,以防免疫功能的紊乱和营养状态的恶化。