内镜超声检查指导下内镜黏膜下剥离术治疗直肠神经内分泌肿瘤的临床观察
作者: 陈晓珍
摘要:目的 探讨内镜超声检查(EUS)指导下内镜黏膜下剥离术(ESD)治疗直肠神经内分泌肿瘤的临床效果。方法 回顾性分析2020年1月~2024年12月医院收治的100例直肠神经内分泌肿瘤患者临床资料,根据治疗方法不同分为研究组(68例)和对照组(32例)。研究组在EUS指导下行ESD治疗,对照组行肛门内镜显微手术(TEM)治疗,比较两组疗效。结果 两组整块切除率、R0切除率比较,差异具有统计学意义(P<0.05);研究组手术时间、住院时间、医疗费用均短于对照组(P<0.05);两组并发症发生率比较,差异无统计学意义(P<0.05);两组治疗前各维度生活质量比较,差异无统计学意义
(P>0.05);研究组治疗后各维度生活质量评分高于对照组(P<0.05)。结论 相较于TEM,EUS指导下ESD治疗直肠神经内分泌肿瘤具有相似的肿瘤整块切除率、R0切除率,且该术式存在创伤小、恢复快等优势。
关键词:直肠神经内分泌肿瘤;内镜超声检查;内镜黏膜下剥离术;手术时间;住院时间
直肠神经内分泌肿瘤直径≤20 mm且局限于黏膜下层者可通过内镜微创治疗,但传统手术,如经肛门局部切除,存在视野局限、切除不彻底等问题[1~2]。内镜黏膜下剥离术(ESD)凭借整块切除率高、创伤小等优势,逐渐成为首选治疗方式,但其疗效高度依赖术前精准评估。内镜超声(EUS)可清晰显示肠壁层次及肿瘤浸润深度,为ESD提供关键解剖学依据[3~5]。本研究回顾性分析2020年1月~2024年12月医院收治的100例直肠神经内分泌肿瘤患者临床资料,进一步探讨EUS指导下ESD治疗直肠神经内分泌肿瘤的临床效果。
1 资料与方法
1.1 一般资料
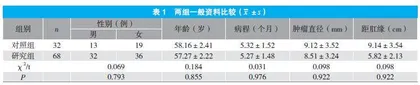
回顾性分析2020年1月~2024年12月医院收治的100例直肠神经内分泌肿瘤患者临床资料,根据治疗方法不同分为研究组(68例)和对照组(32例)。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。
纳入标准:经结肠镜及EUS诊断为直肠神经内分泌肿瘤[6],肿瘤直径≤20 mm;肿瘤局限于黏膜层或黏膜下层,无淋巴结或远处转移(EUS分期T1N0M0);病理证实为神经内分泌肿瘤(G1/G2级)。排除标准:肿瘤侵犯固有肌层或合并远处转移;存在凝血功能障碍或严重心肺疾病。
1.2 方法
1.2.1 研究组行EUS指导下ESD治疗
术前明确肿瘤浸润深度及层次,结合增强CT排除远处转移。操作流程:于内镜下在病灶边缘
0.5 cm处作电凝标记,黏膜下注射甘油果糖+靛胭脂混合液,抬举征阳性后行环形切开;使用IT刀
或Dual刀沿黏膜下层逐层剥离,暴露肿瘤基底部,完整切除病灶;术中出血点予以氩离子凝固术(APC)或止血夹处理;术后标本固定送检,评估水平及垂直切缘,指导患者禁食24 h,逐步恢复饮食。
1.2.2 对照组行TEM治疗
完善术前准备,于全身麻醉下经肛门置入显微操作平台,完整切除肿瘤及周围1 cm黏膜,缝合创面。
1.3 观察指标
比较两组围术期指标(手术时间、住院时间、医疗费用)、整块切除率、完全切除率(R0)、生活质量及并发症发生率。生活质量采用胃肠神经内分泌肿瘤患者生活质量量表(QLQ-GI.NET21)评估,总分为84分,评分越高表明患者生活质量越差[7]。
1.4 统计学方法
数据处理采用SPSS22.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.2 两组肿瘤切除情况比较
两组整块切除率、R0切除率比较,差异具有统计学意义(P<0.05)。见表2。
2.3 两组围术期指标比较
研究组手术时间、住院时间、医疗费用均短于对照组,两组比较,差异具有统计学意义(P<0.05)。见表4。
2.4 两组并发症发生率比较
研究组并发症发生率为2.94%,低于对照组并发症发生率18.75%,两组比较,差异具有统计学意义(P<0.05)。见表4。
2.5 两组生活质量比较
两组治疗前生活质量评分比较,差异无统计学意义(P>0.05);治疗后研究组生活质量各维度评分均高于对照组(P<0.05)。见表5。
3 讨论
直肠神经内分泌肿瘤是消化道神经内分泌肿瘤的常见类型,近年来,随着内镜技术和病理诊断的进步,其检出率呈上升趋势[8~9]。目前临床治疗直肠神经内分泌肿瘤仍以外科手术为主,其中EUS应用较为广泛,EUS可精准判断肿瘤浸润深度及与固有肌层的关系,避免盲目切除增加穿孔风险[10~11]。
本研究结果显示,两组整块切除率、R0切除率比较,差异具有统计学意义(P<0.05);研究组手术时间、住院时间、医疗费用均短于对照组
(P<0.05);两组并发症发生率比较,差异无统计学意义(P<0.05);两组治疗前各维度生活质量比较,差异无统计学意义(P>0.05);研究组治疗后各维度生活质量评分高于对照组(P<0.05)。说明EUS治疗直肠神经内分泌肿瘤具有较高的准确性,可有效避免损伤固有肌层,降低穿孔风险。此外,ESD黏膜下注射抬举技术可有效分离病灶与肌层,提高整块切除率,尤其适用于低位直肠肿瘤(距肛缘<5 cm者)[12~13]。此外,TEM需广泛切除周围黏膜,易损伤直肠血管丛;而ESD的APC止血技术可封闭微小血管。穿孔风险与术者经验密切相关,ESD组术中无穿孔病例,得益于EUS对肌层完整性的精准评估;TEM术野暴露存在不足,存在穿孔风险[14~15]。ESD符合“加速康复外科(ERAS)”理念,患者术后恢复快,从而有效提高生活质量。
综上所述,相较于TEM,EUS指导下ESD治疗直肠神经内分泌肿瘤具有相似的肿瘤整块切除率、R0切除率,且该术式存在创伤小、恢复快等优势,尤其适用于肿瘤≤20 mm、局限于黏膜下层浅层病变。
参考文献
[1]夏悯馨,李盛,陈斌.粤北地区大肠黏膜下肿物超声内镜诊断与内镜黏膜下剥离术后病理结果的对比研究[J].中国医学创新,2024,21(23):153-157.
[2]杨惠珍.超声内镜辅助内镜黏膜下剥离术治疗早期食管癌及癌前病变的效果观察[J].中国实用医刊,2021,48(13):
87-90.
[3]许松欣,李瑶瑶,吴大成,等.超声内镜联合内镜黏膜下剥离术治疗食管囊肿的临床效果观察[J].中国医刊,
2023,58(9):1000-1001.
[4]陈嘉嘉,王明.微探头超声内镜联合内镜黏膜下剥离术治疗上消化道黏膜下肿瘤的临床疗效分析[J].海军医学杂志,
2023,44(8):822-825.
[5]严丽军,蒋建霞,华杰,等.内镜超声指导内镜黏膜下剥离术诊治直肠神经内分泌肿瘤的临床价值[J].中华消化内镜杂志,2017,34(6):405-409.
[6]马玉玮,陆启峰.食管平滑肌瘤超声内镜精准评估提高内镜黏膜下剥离术临床疗效及预后价值分析[J].现代消化及介入诊疗,2023,28(11):1419-1422.
[8]王博.探讨超声内镜指导内镜黏膜下剥离术(ESD)治疗来源于固有肌层的胃黏膜下肿瘤(SMT)的疗效和安全[J].中国医疗器械信息,2023,29(6):44-46.
[9]魏海波,邱博,田红霞.超声内镜指导内镜黏膜下剥离术治疗来源于固有肌层胃黏膜下肿瘤的疗效和安全性研究[J].
临床和实验医学杂志,2019,18( 3):321-324.
[10]秦幼娟,沙杰,朱明辉,等.超声内镜辅助内镜黏膜下剥离术治疗早期食管癌及癌前病变的效果分析[J].世界复合医学,2023,9(2):107-110.
[12]王小明,余珊,陈欣,等.早期结直肠癌超声内镜检查及内镜黏膜下剥离术的临床价值[J].蚌埠医学院学报,
2022,47(8):1034-1037.
[13]谭灵姗,刘海峰.内镜黏膜下剥离术联合超声内镜诊疗直肠类癌15例[J].中华灾害救援医学,2016,4(6):355-357.
[14]陈丹峰,柴艳,苏显扬,等.超声内镜用于食管血管瘤内镜黏膜下剥离术中的价值[J].中国卫生标准管理,
2020,11(9):43-45.
[15]桂冠,王河,易健.内镜超声检查指导下内镜黏膜下剥离术治疗直肠神经内分泌肿瘤患者的临床研究[J].癌症进展,2024,22(8):877-880.