子宫动脉血流参数联合脑胎盘率对晚发型胎儿生长受限的预测及评估胎儿预后的价值
作者: 曹晓波
摘要:目的 探讨子宫动脉血流参数联合脑胎盘率对晚发型胎儿生长受限(FGR)的预测及评估胎儿预后的价值。方法 前瞻性选取2022年6月~2023年12月在医院接受常规产检并娩出的胎儿为研究对象,将其中拟诊为疑似FGR的80例孕妇及胎儿作为FGR组,另取同期80例健康孕妇及胎儿作为对照组。比较两组子宫动脉血流参数、脑胎盘率(CPR)及不良妊娠情况,采用Logistics回归分析影响影响不良妊娠结局的相关因素,采用受试者工作曲线(ROC)检验各差异指标对不良妊娠结局的预测价值。结果 FGR组孕妇PI、RI及S/D均高于对照组(P<0.05);FGR组胎儿PI、RI及S/D均高于对照组,CPR低于对照组(P<0.05);FGR组早产、宫内窘迫、胎儿生长受限及新生儿窒息发生率均高于对照组(P<0.05);Logistics回归显示,母体PI水平过高、胎儿RI和S/D水平过高、CPR水平过低均为影响不良妊娠结局的相关因素。结论 子宫动脉血流参数联合CPR可提高对FGR及其他不良妊娠结局的诊断价值,有助于产前评估高危妊娠,有效指导临床保护母婴健康。
关键词:胎儿生长受限;子宫动脉血流参数;脑胎盘率;不良妊娠结局;预后
胎儿生长受限(FGR)发病率较高,可导致胎儿发育异常,诱发多种不良妊娠结局,并提高胎儿死亡率[1~2]。目前,FGR尚无有效治疗手段,因此如何有效预测及评估FGR对孕期管理尤为重要[3]。胎儿血液循环过程十分复杂,各种血液指标之间存在交互作用,单纯依靠某一项血液指标变化与FGR之间的相关性并不能完全反映胎儿血液循环状况[4]。鉴于此,本研究旨在探讨子宫动脉血流参数联合脑胎盘率对晚发型胎儿生长受限(FGR)的预测及评估胎儿预后的价值。
1资料与方法
1.1 一般资料
前瞻性选取2022年6月~2023年12月在医院接受常规产检并娩出的胎儿为研究对象,将其中拟诊为疑似FGR的80例孕妇及胎儿作为FGR组,另取同期80例健康孕妇及胎儿作为对照组。FGR组年龄22~35岁,平均年龄(28.28±2.42)岁;孕32~40周,平均孕(37.65±1.73)周;体重指数19~30 kg/m2,平均体重指数(25.13±1.88) kg/m2。对照组年龄22~35岁,平均年龄(28.38±2.59)岁;孕32~40周,平均孕(37.19±1.79)周;体重指数20~31 kg/m2,平均体重指数(25.36±1.93) kg/m2。两组一般比较,差异无统计学意义(P>0.05)。FGR诊断标准:测量宫高、腹围和孕妇体重,推算胎儿大小,连续3次测量均低于同孕龄、同性别胎儿平均体重的两个标准差或第10百分位数,或在孕37周后胎儿出生体重<2 500 g。本研究经医院医学伦理委员会通过后实施。
纳入标准:妊娠妇女及家庭成员签署知情同意书;孕32~40周,自然妊娠;无遗传性疾病的单胞胎;孕妇依从性较好;无不良孕产史和生活史。排除标准:存在精神疾病或其他不能正常交流情况;胎儿存在染色体或构造异常;妊娠初期有药物使用或高剂量照射史;胎盘形态异常;脐带位置异常。
1.2 方法
通过VulusonE10多普勒彩超血流成像(CD-FI)检测母体胎盘血液动力学指标,同时观察两组心肺复苏情况。(1)子宫动脉血流参数:检查时,指导孕妇呼吸,胎儿处于静止状态;在此基础上,以3~40 MHz超声探头为采样点,保证血流信号采集直线与目标血管方向、声束-血流角度<15°,连续采集5组稳定信号,记录每组信号的脉冲指数(PI)、阻力指数(RI)、子宫动脉血流收缩期峰值流速与舒张末期流速的比值(S/D值),每组超声血流参数分别测量3次,取平均值。(2)脑胎盘率(CPR):在脐动脉(UA)、胎儿大脑中动脉(MCA)扫查,调整采样体积至2 mm,声束与血流方向成角度<20°,采集UA和MCA多普勒谱,测定UA-PI、MCA-PI,计算CPR。CPR=MCA-PI/UA-PI。每一变量测定3次,计算其平均值。
1.3 观察指标
(1)比较两组孕妇及胎儿子宫动脉血流参数(PI、RI、S/D)及CPR水平。(2)对孕妇随访1个月,记录其不良妊娠结局发生情况:如早产、宫内窘迫、胎儿生长受限及新生儿窒息等。不良妊娠率=不良妊娠例数/总例数×100%。
1.4 统计学方法
采用SPSS21.0进行数据处理与分析,计量资料以(±s)表示,进行t检验,计数资料以率表示,进行χ2检验,采用Logistics回归分析和受试者工作曲线(ROC)评估预后价值,P<0.05表示差异具有统计学意义。
2结果
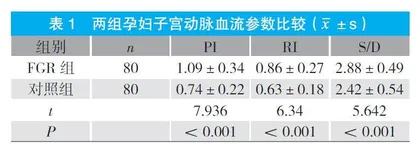
2.1 两组孕妇子宫动脉血流参数比较
FGR组孕妇PI、RI及S/D水平均高于对照组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组胎儿脐动脉血流参数及CPR水平比较
FGR组胎儿PI、RI及S/D水平均高于对照组,CPR水平低于对照组(P<0.05)。见表2。
2.3 两组孕妇不良妊娠结局情况比较
FGR组34例孕妇出现不良妊娠结局,对照组5例出现不良妊娠结局。FGR组早产、宫内窘迫、胎儿生长受限及新生儿窒息等发生率均高于对照组,差异具有统计学意义(P<0.05)。
2.4 不同妊娠结局子宫动脉血流参数及CPR水平比较
不良妊娠结局母体RI及胎儿PI与正常妊娠孕妇比较,差异无统计学意义(P>0.05);不良妊娠结局母体PI、母体S/D、胎儿RI及胎儿S/D水平均高于正常妊娠孕妇,CPR水平低于正常妊娠组(P<0.05)。见表3。
2.5 影响妊娠结局的多因素分析
以不良妊娠为因变量,以母体PI、母体S/D、胎儿RI、胎儿S/D及CPR水平为协变量进行Logistics回归分析。结果显示,母体PI水平过高、胎儿RI和S/D水平过高及CPR水平过低均为影响不良妊娠的相关影响因素。见表4。
2.6 各指标预测不良妊娠结局的价值分析
ROC曲线分析显示,母体PI、胎儿RI、胎儿S/D及CPR均对不良妊娠有预测价值,其中母体PI曲线下面积(AUC)为0.848,敏感度为0.912,特异度为0.674;胎儿RI的AUC为0.839,敏感度0.794,特异度0.804;胎儿S/D的AUC为0.831,敏感度0.912,特异度0.696;CPR的AUC为0.862,敏感度0.912,特异度0.804;联合诊断AUC为0.987,敏感度为0.971,特异度为0.957。见图1。
3讨论
彩色多普勒血流显像可对PI、RI及S/D等指标进行检测,并反馈孕妇子宫动脉及胎儿脐动脉血流状况[5]。CPR为大脑动脉PI/脐动脉PI比值,是评估胎儿发育情况的辅助性指标,有助于提高临床诊断准确率[6]。本研究结果显示,FGR组孕妇PI、RI及S/D水平均高于对照组,CPR水平低于对照组(P<0.05)。胎儿主要依靠脐动脉从母体获取营养物质,随着孕周增加,胎儿所需营养量增多,其阻力指标水平均降低,而PI、RI及S/D指标水平升高提示胎盘循环异常[7]。低氧状态时,CPR降低,反映出低氧状态时胎儿脑血流情况。另外,FGR组早产、宫内窘迫、胎儿生长受限及新生儿窒息等发生率均高于对照组(P<0.05)。说明FGR可增加妊娠风险,威胁母婴健康,因此需尽早对FGR进行预测,进而改善母婴预后。Logistics分析结果显示,母体PI水平过高、胎儿RI和S/D水平过高及CPR水平过低,均为影响不良妊娠的相关危险因素;ROC曲线分析发现其联合检测具有较高的预测敏感度和特异度。母体PI水平、胎儿RI和S/D水平过高提示胎儿营养成分获取不足,增大FGR风险,诱发多种并发症;CPR可辅助诊断胎儿宫内缺氧。检查这些指标可有效监测胎儿宫内状态,保障母婴安全。
综上所述,子宫动脉血流参数联合CPR可提高对FGR及其他不良妊娠结局的诊断价值,有助于产前评估高危妊娠,有效指导临床保护母婴健康。
参考文献
[1]罗俊华.彩色多普勒血流显像相关参数检测对孕晚期胎儿宫内生长受限的诊断及评估意义[J].川北医学院学报,2020,35(6):1029-1032.
[2]王倩,石珊,于艳美,等.脑胎盘率及子宫动脉联合检测对晚发型胎儿生长受限预后评估的临床意义[J].医学影像学杂志,2022,32(6):1015-1018.
[3]安黎明,蔡冬燕,史秀丽,等.妊娠期糖尿病孕妇脐血流S/D比值和超声参数Z-评分对宫内生长受限胎儿的预测价值[J].川北医学院学报,2020,35(4):633-636.
[4]王茹倩,查晓霞,曹威特.晚孕期脑胎盘率预测胎儿不良结局的研究进展[J].中国产前诊断杂志(电子版),2022,14(3):48-52.
[5]柏艳红,饶洪杰,李敏.基于超声检测S/D、IFI、CPR预测胎儿宫内生长受限的效能及意义[J].影像科学与光化学,2022,40(2):243-247.
[6]李玲,张盼盼,张文琴.基于彩色多普勒超声定量参数列线图模型预测胎儿生长受限的临床价值[J].临床超声医学杂志,2023,25(2):90-94.
[7]王倩,石珊,于艳美,等.脑胎盘率及子宫动脉联合检测对晚发型胎儿生长受限预后评估的临床意义[J].医学影像学杂志,2022,32(6):1015-1018