超声诊断乳腺癌腋窝淋巴结转移的临床价值
作者: 李文静 赵娜
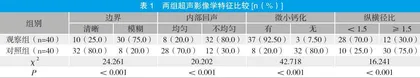
摘要:目的 探究超声对乳腺癌腋窝淋巴结转移的诊断价值。方法 选取2020年4月~2022年12月我院收治的80例乳腺癌患者为研究对象,根据是否发生淋巴转移分为对照组和研究组,每组40例。对照组为未发生腋窝淋巴结转移的乳腺癌患者,研究组为发生腋窝淋巴结转移的乳腺癌患者。所有患者均接受超声检查,比较两组超声影像学特征、皮质形态、血流信号特征和血流阻力。结果 观察组边界模糊、内部回声不均匀、有微小钙化、纵横径比<1.5,与对照组超声影像学特征比较有显著性差异(P<0.05);观察组偏心增厚型皮质形态数量显著多于对照组,观察组狭窄型皮质形态数量显著少于对照组(P<0.05),两组无淋巴门型和向心增厚型皮质形态数量比较无显著性差异(P>0.05);观察组的周边型血流信号分布显著高于对照组,观察组门型血流信号分布显著低于对照组(P<0.05),两组分散型和混合型血流信号占比比较无显著性差异(P>0.05)。观察组2级血流信号分布显著低于对照组,观察组3级血流信号分布显著高于对照组(P<0.05),两组0~1级血流信号分布情况比较无显著性差异(P>0.05);观察组血流阻力显著小于对照组(P<0.05)。结论 超声诊断乳腺癌腋窝淋巴结转移有显著性优势,可根据超声检查结果和影像学特征判断患者是否发生了腋窝淋巴结转移,为疾病诊断和临床治疗方案的制定提供较为准确、科学的参考依据。
关键词:乳腺癌;超声;腋窝淋巴结转移;诊断价值
近年来,随着乳腺癌发病率的逐年升高,该病已跃居女性恶性肿瘤首位,约占所有恶性肿瘤的7%~10%[1~2]。随着临床医学的不断发展,乳腺癌的治疗技术逐渐进步与完善,乳腺癌患者的死亡率呈现逐年下降趋势。数据调查显示,我国乳腺癌患者的5年生存率可达到80.0%,而早期乳腺癌患者经手术治疗后生存率更高。若治疗不及时,使得病灶发生转移,则会增加治疗难度,也会增加患者的死亡风险[3~4]。
腋窝是乳腺癌患者发生淋巴结转移的常见部位,尽早明确乳腺癌患者是否发生腋窝淋巴结转移,可为临床治疗方案的制定以及预后的判断提供重要参考价值,有显著的临床意义。随着影像学技术的不断发展,超声逐渐运用在乳腺癌腋窝淋巴结转移的扫描和评估上[5~6]。超声检查具有无创性和无辐射的特点,经济适用性强,可重复操作,且可以检测出淋巴结的大小、形态、病灶周围血供情况以及病灶周边组织情况,可为临床医生判断病灶是否发生了腋窝淋巴结转移提供诊断信息[7]。本研究旨在探究超声用于乳腺癌腋窝淋巴结转移上的诊断效果。
1资料与方法
1.1 一般资料
选取2020年4月~2022年12月我院收治的80例乳腺癌患者为研究对象,根据是否发生淋巴转移分为对照组和研究组各40例。对照组年龄36~74岁,平均年龄(52.48±3.27)岁;体质量指数19.58~26.60 kg/m2,平均体质量指数(23.28±0.47)kg/m2;肿瘤大小1.4~4.7 cm,平均肿瘤大小(2.70±0.16)cm;受教育时间8~16年,平均受教育时间(13.01±0.40)年。观察组年龄38~75岁,平均年龄(52.56±3.34)岁;体质量指数19.52~26.56kg/m2,平均体质量指数(23.25±0.48)kg/m2;肿瘤大小1.3~4.6 cm,平均肿瘤大小(2.68±0.15)cm;受教育时间9~16年,平均受教育时间(13.02±0.42)年。两组一般资料比较无显著性差异,P>0.05,具有可比性。
纳入标准:均经手术病理检查,明确诊断为乳腺癌;乳腺癌未发生腋窝淋巴结转移患者的皮质规则,皮质厚度<0.3 cm;发生腋窝淋巴结转移的患者其皮质厚度≥0.3 cm,淋巴结门结构消失,有偏心状淋巴结;均具备超声检查指征,且有超声检查适应证,相关基础资料完整,诊断信息和治疗信息均完善;对此次研究知情,且患者自愿参与研究,在超声检查前签署知情同意书。排除标准:合并其他恶性肿瘤;复发性、转移性乳腺癌;合并免疫系统疾病、血液系统疾病;合并严重感染性或传染性疾病;临床资料不完善,或对研究存在异议,或存在超声检查禁忌证。
1.2 方法
两组患者均接受超声检查,使用的检查仪器是GE超声诊断仪,探头频率为7~13MHz,根据患者的胸部厚度对探头频率进行具体调整。检查前,向患者介绍具体的检查方法,以及检查过程中的注意事项与操作配合方法;检查时,患者取仰卧位,指导其将双臂向上举,将两侧的乳房和腋窝充分暴露出来。沿腋部大血管,对患者进行横切面扫描,于胸大肌附近找出淋巴结。如果患者伴有淋巴结肿大,则先对肿大淋巴结的形态、大小、内部回声情况、组织融合情况,以及是否存在粘连的情况进行观察。并对病灶情况进行持续密切观察,了解血流信号特征和病灶形态。若存在多个淋巴结肿大,则至少观察3次,计算3次的平均血流动力学参数,并将平均值作为最终的检查结果。
1.3 观察指标
(1)比较两组超声影像学特征。(2)比较两组皮质形态:包括偏心增厚型、狭窄型、无淋巴门型、向心增厚型。(3)比较两组血流信号特征:包括血流信号分布情况和血流信号分级情况。血流信号分布主要有4种类型,分别是周边型、门型、分散型、混合型。血流信号分级包括3级,分别是0~1级、2级、3级。无血流信号评定为0级;血流信号少且呈现棒状分布,淋巴长度<50%,评定为1级;血流信号丰富,且有2~3条小血管,评定为2级;淋巴长度≥50%,且血流信号丰富,至少有4条血管,评定为3级。(4)比较两组阻力指数。
1.4 统计学方法
数据处理采用SPSS 25.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
2.1 两组超声影像学特征比较
观察组边界模糊、内部回声不均匀、有微小钙化、纵横径比<1.5,与对照组的超声影像学特征比较有显著性差异(P<0.05)。见表1。
2.2 两组皮质形态比较
观察组偏心增厚型皮质形态数量显著多于对照组,狭窄型皮质形态数量显著少于对照组(P<0.05);两组无淋巴门型和向心增厚型皮质形态数量比较差异无统计学意义(P>0.05)。见表2。
2.3 两组血流信号特征比较
观察组周边型血流信号分布显著高于对照组,门型血流信号分布显著低于对照组(P<0.05);两组分散型和混合型血流信号占比比较无显著性差异(P>0.05);观察组2级血流信号分布显著低于对照组,3级血流信号分布显著高于对照组(P<0.05);两组0~1级血流信号分布情况比较无显著性差异(P>0.05)。见表3。
2.4 两组血流阻力比较
观察组血流阻力显著小于对照组(P<0.05)。见表4。
3讨论
乳腺癌是常见的恶性肿瘤,在女性恶性肿瘤中位居第一,严重影响女性患者的身心健康和生活质量。手术治疗是乳腺癌患者的主要治疗方式,应用广泛,治疗效果也较好。通常情况下,晚期乳腺癌患者多存在病灶转移的风险,腋窝淋巴结转移最为常见。患者发生腋窝淋巴结转移后,手术方案、淋巴结清扫范围、临床分期和临床疗效均会受到不同程度的影响[8]。腋窝淋巴结清扫术是治疗乳腺癌患者的主要方式,能够完全清扫淋巴结,控制淋巴结转移。对于未发生腋窝淋巴结转移的患者,对其实施淋巴结清扫术会提高患者淋巴水肿、血肿等相关并发症的发生风险,影响手术效果和预后。因此,在实施手术治疗前,需要明确乳腺癌患者是否发生腋窝淋巴结转移,根据诊断结果制定针对性治疗方案,及时清除病灶。
超声为临床上常用的影像学诊断技术,因无创、费用少、可重复操作等优势备受广大患者以及医护人员的接受和认可。本研究比较发生腋窝淋巴结转移与未发生腋窝淋巴结转移乳腺癌患者的超声特征、血流特征,对照结果提示患者超声图像和血流特征均存在不同程度的差异性。如果病灶发生了淋巴结转移,癌细胞入侵会对髓质造成破坏,入侵到皮质部;如果病灶未发生淋巴结转移,髓质和淋巴结门均可保持正常结构,故两组患者的皮质形态有显著差异。除此之外,癌细胞广泛浸润会引起腋窝淋巴结转移,从而产生大量新生血管,导致毛细血管的血流信号增强。因此,发生腋窝淋巴结转移的患者血流分布和血流分级更为明显,发生淋巴结转移的患者血流阻力指数更小。
综上所述,超声诊断乳腺癌腋窝淋巴结转移有显著性优势。
参考文献
[1] 初秀坤.乳腺癌患者乳腺肿块及腋窝淋巴结的超声声像图特征与腋窝淋巴结转移的关系[J].中国医疗器械信息,2023,29(2):123-125.
[2] 李盼,王云月,阮骊韬.乳腺癌患者临床病理及超声特征与同侧腋窝淋巴结转移的关系[J].实用肿瘤杂志,2022,37(5):418-423.
[3] 沈辉.乳腺超声检查与肿瘤标志物诊断乳腺癌腋窝淋巴结转移的临床研究[J].中国医学创新,2023,20(1):151-155.
[4] 熊朝月,周敏,何小芳,等.基于超声特征联合临床资料的预测模型对早期乳腺癌患者腋窝淋巴结转移的评估价值[J].实用临床医药杂志,2022,26(12):14-18,22.
[5] 张迎舟,路静.术前超声检查在早期乳腺癌腋窝淋巴结转移的预测价值[J].现代诊断与治疗,2022,33(3):391-393.
[6] 陆俊名,金华,纪宗萍.基于超声图像和临床病理特征的早期浸润性乳腺癌腋窝淋巴结转移的诊断模型[J].广西医学,2022,44(4):380-384.
[7] 廖黎黎,周富经,肖大旺,等.三阴性乳腺癌患者超声征象与腋窝淋巴结转移及预后的关系[J].解放军医药杂志,2022,34(5):24-26.
[8] 李霞,赖瑾瑜.超声造影、MRI及血清学检测在评估小于40岁乳腺癌患者腋窝淋巴结转移中的应用价值[J].中国CT和MRI杂志,2022,20(11):78-81.