胰岛素泵输注胰岛素强化治疗2型糖尿病的临床效果
作者: 龙本卓
摘要:目的 探讨胰岛素泵输注胰岛素强化治疗2型糖尿病的临床效果。方法 以2021年10月~2022年12月我院收治的120例2型糖尿病患者为研究对象,随机分为对照组和实验组各60例。对照组实施常规干预联合胰岛素皮下注射进行治疗,实验组实施常规干预联合胰岛素泵皮下输注胰岛素进行治疗。比较两组血糖水平、胰岛素使用情况及低血糖发生情况。结果 干预后,实验组空腹血糖和餐后2 h血糖水平均显著低于对照组(P<0.05);实验组的血糖达标时间、日用胰岛素总量均显著低于对照组(P<0.05);实验组的低血糖发生率显著低于对照组(P<0.05)。结论 采用胰岛素泵输注胰岛素强化治疗2型糖尿病可以快速改善患者的血糖水平,降低低血糖发生率,具有一定的临床价值。
关键词:2型糖尿病;胰岛素泵;输注胰岛素
据2015年国际糖尿病联盟(The International Diabetes Federation,IDF)发布的调查报告显示,全球糖尿病患者的数量多达4.25亿,而我国糖尿病患者的数量位居全球第一,糖尿病防治工作已经成为我国各级医疗卫生机构共同面临的一项难题[1~2]。2型糖尿病的发病机制在于胰岛素分泌功能出现障碍,如果长期处于胰岛素拮抗状态,患者的血糖水平会持续增加,严重损害其健康[3~4]。高血糖会导致胰岛β细胞功能进一步损伤,从而诱发胰岛素的分泌受限。为了将血糖控制在正常范围内,患者需要长期注射胰岛素或服用降糖药物,久而久之便会对药物形成依赖。由于糖尿病患者的治疗周期相对较长,容易导致其心理不堪重负,出现负面情绪[5~6]。本研究旨在探讨胰岛素泵输注胰岛素强化治疗2型糖尿病的临床效果。
1资料与方法
1.1 一般资料
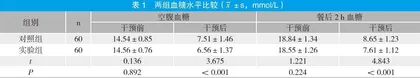
以2021年10月~2022年12月我院收治的120例2型糖尿病患者为研究对象,随机分为对照组和实验组各60例。对照组男35例,女25例;年龄34~68岁,平均年龄(54.58±6.42)岁;病程5~25年,平均病程(13.82±3.18)年。实验组男38例,女22例;年龄33~67岁,平均年龄(55.61±5.39)岁;病程5~25年,平均病程(14.51±4.49)年。两组一般资料比较无显著性差异,P>0.05,具有可比性。
纳入标准:符合2型糖尿病疾病诊断标准;患者知情且同意研究内容。排除标准:伴有严重精神、意识、认知障碍;合并其他严重器质性病变及恶性肿瘤疾病;中途退出此次临床调查。
1.2 方法
对照组实施常规干预联合胰岛素皮下注射进行治疗:于患者每日睡前、三餐前进行皮下注射速效胰岛素,初始注射剂量为患者体重×0.5~0.8U,并按照40%为长效,三餐前20%、20%、20%为速效逐次分配注射剂量,并实时监测患者血糖情况。
实验组实施常规干预联合胰岛素泵皮下输注胰岛素进行治疗:于胰岛素泵中装入门冬胰岛素注射液(国药准字S20153001),经胰岛素泵持续输注皮下胰岛素,初始剂量同对照组一致,于三餐前泵注每日基础量,确保其基础量40%和餐时大剂量60%,其注射剂量的分配原则与对照组一致,之后针对患者的血糖进行实时监测,并适当调整其泵注的餐时大剂量与基础量。
此外,两组均接受常规干预方案:(1)饮食干预。糖尿病患者的饮食需要格外注意,严格控制三餐的热量,确保三餐营养搭配合理,每餐需含有足量的谷物、肉类、油类,定时定量,有利于患者对葡萄糖物质的吸收,同时促进胰岛素的释放。若餐后2 h患者的血糖无法恢复至正常,需适当调整饮食方案。(2)运动锻炼与休息。鼓励患者多参与体育锻炼,运动项目以散步、慢跑、瑜伽、健身操、骑自行车、广场舞等强度低的运动为宜,每次运动的时间以30 min为宜。若患者身体承受能力强,可适当增加运动时间、运动强度,遵循循序渐进的原则为患者调整运动方案。(3)日常生活干预,督促患者每日清洗局部皮肤,勤换衣服、勤洗澡,避免皮肤出现化脓感染,指导患者穿质地柔软、宽松的衣服、鞋袜以及晨起、睡前刷牙,饭后漱口,保持呼吸道畅通,避免与呼吸道感染患者亲密接触;注意对患者足部的保暖,避免足部长时间暴露于寒冷、潮湿的环境下;每日确保患者步行的时间充足,以增强足部的血液循环;保持足部清洁,避免发生感染。
1.3 观察指标
(1)比较两组血糖水平:血糖水平的衡量以空腹血糖、餐后2 h血糖二项指标来衡量。(2)比较两组胰岛素使用情况:胰岛素使用情况借助血糖达标时间、日用胰岛素总量来衡量。(3)比较两组低血糖发生情况。
1.4 统计学方法
数据处理采用SPSS 19.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
2.1 两组血糖水平比较
干预前,两组血糖水平比较无显著性差异(P>0.05);干预后,实验组的空腹血糖和餐后2 h血糖水平均显著低于对照组(P<0.05)。见表1。
2.2 两组胰岛素使用情况比较
实验组的血糖达标时间、日用胰岛素总量均显著低于对照组,两组比较差异有统计学意义(P<0.05)。见表2。
2.3 两组低血糖发生情况比较
实验组低血糖发生率显著低于对照组(P<0.05)。见表3。
3讨论
2型糖尿病的发病机制主要包括胰岛素抵抗和胰岛β细胞功能减退。此外,高脂饮食、缺乏运动、过度肥胖和遗传等多种因素都可能导致2型糖尿病的发生[7~8]。患者发病初期,由于胰岛β细胞受到损伤,胰岛素分泌不足,导致机体的降血糖功能减弱,血糖浓度升高;长期持续的高血糖状态会对胰岛β细胞造成进一步损伤,加重胰岛素抵抗;而胰岛素抵抗又会导致血糖升高。如此反复,形成恶性循环[9~10]。因此,在2型糖尿病疾病的临床诊疗工作中,修复胰岛β细胞功能是首要任务。通过注射胰岛素,可以促进胰岛β细胞功能的恢复,以达到稳定患者血糖的目的[11~12]。
相较于常规的胰岛素注射方法,胰岛素泵输注强化治疗更有助于控制患者血糖水平,也可以极大程度上减少胰岛素的用量及抵抗性,促进胰岛β细胞生理环境的优化[13~14];同时,采取胰岛素泵输注强化治疗,可明显减少患者注射次数,大幅减低穿刺疼痛。另外,由于胰岛素泵能够更加精确地控制胰岛素用量,能在患者血糖升高时及时追加胰岛素注射,有效降低晨起高血糖和夜间高胰岛素的风险,降低急性并发症发生率,从而减少患者的住院天数[15~16];且胰岛素泵的灵活性更高,不必受到进食和其他生活方式改变的限制,对于改善患者的负面心理、促进其生活质量的提升都有积极作用[17]。
本研究结果显示,干预后,实验组空腹血糖和餐后2 h血糖水平均显著低于对照组(P<0.05);实验组的血糖达标时间、日用胰岛素总量均显著低于对照组(P<0.05);实验组的低血糖发生率显著低于对照组(P<0.05)。研究充分证实,胰岛素泵输注强化治疗在2型糖尿病疾病临床上所具备的重要应用价值,即更为有效的降血糖功效、更为精准的胰岛素用量控制以及更低的低血糖发生率。需要注意的是,与传统注射相比,胰岛素泵输注强化治疗存在一些风险和问题,导管脱落、堵塞等,可能会导致胰岛素过量或不足。另外,泵式输注的设备价格及使用成本也更高。医护人员应根据患者的实际情况,为其选择相应的治疗措施。
综上所述,采用胰岛素泵输注胰岛素强化治疗2型糖尿病可以快速改善患者的血糖水平,降低低血糖发生率,具有一定的临床价值。
参考文献
[1] 潘锋.糖尿病防治的重点在预防和治疗并发症[J].中国医药导报,2022,19(35):1-3.
[2] 傅方洁,金丽媛,董颖,等.2型糖尿病肺功能损害的相关机制及治疗进展[J].医学综述,2021,27(8):1596-1600.
[3] 曾丰年,龚丽友,吕志威.优泌乐25R对新诊断2型糖尿病血糖控制和脂代谢的影响[J].糖尿病新世界,2022,25(15):1-3,8.
[4] 毕雅昕,张露,李翔宁,等.2型糖尿病病人孤独感现状及影响因素的研究进展[J].护理研究,2022,36(1):96-99.
[5] 中国2型糖尿病防治指南(2017年版)[J].中国实用内科杂志,2018,38(4):292-344.
[6] 刘红杰,边蓉蓉,相玲丽,等.胰岛素泵联合心理治疗对妊娠期糖尿病患者的效果[J].国际精神病学杂志,2022,49(5):889-891,900.
[7] 桑佳佳,陶琦,郝锋,等.“健脾化浊”推拿法对2型糖尿病患者糖代谢和肠道菌群的影响[J].中医药临床杂志,2023,35(1):155-160.
[8] 再米拉·依力哈木,西任古丽·孜能,王晨晖.基于ROC曲线和决策曲线分析CTRP6和Irisin蛋白对2型糖尿病的预测价值[J].国际检验医学杂志,2023,44(3):285-289.
[9] 臧丽,程愈,母义明.我国干细胞治疗糖尿病的基础与临床研究[J].中国科学:生命科学,2018,48(8):909-916.
[10] 吕承安,王若然,孟卓贤.2型糖尿病进程中胰岛β细胞功能变化的分子机制[J].遗传,2022,44(10):840-852.
[11] 王晓飞,年碧,肖爱荣.初诊2型糖尿病胰岛素治疗与胰岛β细胞修复效果观察[J].当代医学,2014,20(23):29-30.
[12] 张建明.不同胰岛素给药方法治疗糖尿病患者的临床疗效及对血糖水平影响分析[J].糖尿病新世界,2022,25(9):59-62.
[13] 张慧君,黄思哲.短期胰岛素泵强化治疗对不同病程2型糖尿病患者血糖指数与胰岛β细胞功能的影响[J].现代医学与健康研究电子杂志,2021,5(13):48-50.
[14] 湛文世,王龙,凌小元,等.胰岛素泵强化治疗对初诊2型糖尿病患者糖脂代谢及胰岛β细胞功能的影响[J].中南医学科学杂志,2021,49(4):427-430.
[15] 李想.住院糖尿病患者的低血糖发生现状及其风险评估[D].北京:北京协和医学院,2019.
[16] 徐红叶,姚卫芸,高敏.180例糖尿病患者胰岛素泵使用的观察与护理[J].智慧健康,2018,4(14):79-80.
[17] 李树仙.糖尿病治疗中应用不同胰岛素给药方法的效果观察[J].深圳中西医结合杂志,2019,29(1):147-149.