心理-认知-行为管理模式应用于卒中后吞咽障碍伴认知情绪障碍患者中的疗效分析
作者: 刘洁 阮惠 陈姗姗
摘要:目的 探究心理-认知-行为管理模式应用于卒中后吞咽障碍伴认知情绪障碍患者的临床效果。方法 选取2022年1~12月我院收治的60例卒中后吞咽障碍伴认知情绪障碍患者为研究对象,以随机数字表法分为对照组和研究组,每组30例。对照组采用常规治疗方案,研究组采用心理-认知-行为管理模式。比较两组情绪改善情况、认知改善情况、吞咽功能改善情况以及生活质量。结果 研究组HADS评分、HAMA评分显著低于对照组(P<0.05);研究组认知功能评分显著高于对照组(P<0.05);研究组MASA评分、DOSS评分均显著高于对照组(P<0.05);研究组心理功能、躯体功能、物质生活以及社会功能评分均显著高于对照组(P<0.05)。结论 心理-认知-行为管理模式干预可有效改善卒中后吞咽障碍伴认知情绪障碍患者情绪状态及认知状态,促进预后,提高生活质量。
关键词:卒中;吞咽障碍;认知情绪障碍;心理-认知-行为管理模式;吞咽功能;生活质量
吞咽功能障碍及认知情绪障碍是脑卒中患者常见的并发症[1~2]。吞咽功能障碍在影响患者摄入营养物质及水分的同时,还容易使得患者舌部活动受限,导致患者吞咽肌群麻痹,口腔内压力无法将食物向食管移动,继而呈现出咽喉位置抬高不足现象。患者还会因咽部食物滞留而出现误吸症状[3~4]。认知情绪障碍对患者的生活质量以及疾病预后影响极大,导致照顾者的负担明显增加[5~6]。本研究旨在探讨探究心理-认知-行为管理模式应用于卒中后吞咽障碍伴认知情绪障碍患者的临床效果。
1资料与方法
1.1 一般资料
选取2022年1~12月我院收治的60例卒中后吞咽障碍伴认知情绪障碍患者为研究对象,以随机数字表法分为对照组和研究组,每组30例。对照组男20例,女10例;年龄44~77岁,平均(60.25±2.21)岁。研究组男22例,女8例;年龄45~79岁,平均(60.27±2.28)岁。两组一般资料比较无显著性差异,P>0.05,具有可比性。
纳入标准:通过经头颅 MRI或CT检查证实有急性脑梗死或脑出血病灶,符合临床脑卒中诊断;洼田饮水试验评定≥3级,存在吞咽功能障碍;存在认知障碍及情绪障碍;无明显失语,或虽有失语但可通过读写进行交流;患者均知情同意,配合良好。排除标准:伴有精神分裂症等精神疾病;合并其他系统严重疾患,如恶性肿瘤、肝肾功能衰竭等;患者以及家属对此次干预研究不予以配合。
1.2 方法
1.3.1 对照组采用常规治疗方案
采用脑血管疾病常规对症治疗和护理,治疗主要包括降低颅内压、营养脑细胞以及改善脑循环等药物治疗;康复训练方案主要包括低频吞咽电刺激治疗(1次/d,每次20 min)、间接及直接吞咽训练、代偿吞咽动作训练、呼吸训练等。
1.3.2 研究组在对照组基础上给予心理介入+认知训练+行为管理干预
(1)心理介入:亲切问候患者,并选择合适的心理测试量表以掌握患者心理状态。若患者仅存在心理异常情况,可采取倾听法和谈话法进行疏导;若患者已呈现出心理障碍,则需对患者进行相关的健康教育,使其正视悲伤、抑郁、愤怒等情绪,了解消极生活态度对疾病治疗的影响。医护人员还可以通过典型成功病例分析、病友交流、积极鼓励等方式,提高患者信心,提高治疗依从性,改变错误行为及生活方式。积极调动患者家庭和社会的力量对患者进行心理支持,同时医护人员加强对患者的关心,并积极协调同类疾病病友与家属组成小团体活动,请治疗效果较好的患者现身说法,提高患者对疾病治愈的信心。
(2)认知训练:利用注意力训练软件完成注意力训练干预,主要包括操作能力、观察能力、动作控制、逻辑思维、反应速度及手眼协调。记忆训练:利用图形记忆法,请患者回想所见的简单几何图形,随着训练时间的增多,逐渐提高图形复杂程度以及数量。定向力训练:强化患者的时间、空间和人物的定向力训练。失用症训练:给予患者触觉、本体感觉和运动刺激进行感觉整合训练,可配合吞咽功能训练协同进行。
(3)行为管理:主治医生就脑卒中疾病系列知识,以及进食体位、吞咽障碍及误吸知识进行细致讲解,确保患者充分了解吞咽功能障碍在脑卒中疾病并发症中很常见。主管护士对患者讲解吞咽障碍的危险、对生活的影响、进食体位安全、误吸风险性以及可规避等相关知识;还要加强对患者进食体位的宣教力度,要求患者在进食期间身体保持半坐卧位,调整角度至30°~45°后,利用硬质枕头完成固定,以防出现误吸。此外,主管护师在每日早晨八点、午间十一点半以及晚间六点对患者进行进食需求询问。期间若患者存在进食需求,则帮助其保持正确体位,开展进食干预。
1.4 观察指标
(1)比较两组情绪改善情况:采用抑郁分项量表HADS-D评估患者抑郁情绪,分值为0~21分,分值越高对应的情绪状态越严重;采用汉密尔顿焦虑量表(HAMA)评估患者焦虑情绪,0~<6分为无焦虑,7~<13分为疑似焦虑,14<20分为肯定焦虑,21<28分为明显焦虑,≥29分为严重焦虑。
(2)比较两组认知改善情况:采用蒙特利尔认知量表(MoCA)评估患者认知功能,分值为0~30分。分值越高,对应的认知功能越优。
(3)比较两组吞咽功能改善情况:利用改良曼恩吞咽能力量表(MASA)、吞咽障碍结局和严重度量表(DOSS)进行评估。分值越高,对应的吞咽功能越好。
(4)比较两组生活质量情况:利用生活质量综合评定问卷(GQOLI-74)进行评估,维度包括心理功能、躯体功能、物质生活以及社会功能,各维度评定分值为0~100分。分值越高,对应的生活质量越高。
1.2 统计学方法
数据处理采用SPSS 22.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
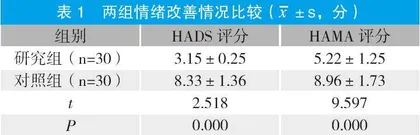
2.1 两组情绪改善情况比较
干预后,研究组HADS评分、HAMA评分均显著低于对照组(P<0.05)。见表1。
2.2 两组认知功能情况比较
研究组认知功能评分显著高于对照组(P<0.05)。见表2。
2.3 两组吞咽功能改善情况比较
干预后,研究组MASA评分、DOSS评分均显著高于对照组,两组比较差异具有统计学意义(P<0.05)。见表3。
2.4 两组生活质量评定比较
研究组心理功能、躯体功能、物质生活以及社会功能评分均显著高于对照组(P<0.05)。见表4。
3讨论
吞咽障碍为脑卒中常见并发症,发病率极高,严重者可合并营养不良、脱水及误吸等。而误吸又容易导致患者发生吸入性肺炎、呛咳、窒息等并发症[7~8]。此外,患者出现认知情绪障碍的概率也很高,表现为在情感及记忆等方面均呈现显著异常。对此,采取有效方式展开干预具有重要意义[9~10]。
本研究中,研究组HADS评分、HAMA评分显著低于对照组(P<0.05);研究组认知功能评分显著高于对照组(P<0.05);研究组MASA评分、DOSS评分均显著高于对照组(P<0.05);研究组心理功能、躯体功能、物质生活以及社会功能评分均显著高于对照组(P<0.05)。传统药物治疗以及康复训练获得效果有限,需要对患者采取有效措施进行治疗。心理-认知-行为管理模式的有效运用,可充分结合简单宣教和行为协助,将医生、家属、患者充分联合,合理展开对应干预,有效提高整体干预效果[11~12]。心理-认知-行为管理模式通过对患者进行全面的心理及疾病相关知识讲解,从而提升患者认知度和治疗配合度,充分体现了对卒中后吞咽障碍伴认知情绪障碍患者护理。
综上所述,心理-认知-行为管理模式干预可有效改善卒中后吞咽障碍伴认知情绪障碍患者情绪及认知状态,促进预后,提高生活质量。
参考文献
[1] 林雪,刘汝茜.卒中单元综合治疗对脑卒中后抑郁干预效果及对吞咽和认知功能的影响[J].中国临床保健杂志,2020,23(4):542-546.
[2] 方跃艳,任海燕.卒中后吞咽障碍的康复干预研究进展[J].护士进修杂志,2022,37(6):516-519.
[3] 王爱霞,唐起岚,郭丽娜.心理及认知行为干预对脑卒中吞咽障碍患者功能恢复的影响[J].中国实用神经疾病杂志,2018,21(12):1373-1378.
[4] 臧丽丽,曲竞,王笑丰,等.电针结合吞咽言语康复干预对脑卒中假性球麻痹吞咽障碍的效果分析[J].中国实用医药,2022,17(20):175-177.
[5] 刘亮,陈秋红,张琳,等.重复经颅磁刺激干预在脑卒中吞咽障碍患者中的应用效果及对吞咽功能的影响研究[J].山西医药杂志,2022,51(23):2658-2661.
[6] 曹学伟,张艳霞,李航.项丛刺疗法联合舌压抗阻反馈训练对脑卒中后吞咽障碍患者干预效果分析[J].中国医学创新,2022,19(1):137-141.
[7] 张小颖,董晓婷.SSA指导下分阶段饮食干预对脑卒中后吞咽障碍患者营养状况的影响[J].内蒙古医学杂志,2022,54(4):497-499.
[8] 张礼礼,毕霞.认知行为干预对脑卒中伴吞咽障碍患者施行心理状态和生活质量的影响研究[J].国际护理学杂志,2019,38(24):4098-4101.
[9] 都舀科.不同营养干预治疗对脑卒中吞咽障碍患者预后及免疫功能的影响[J].科学养生,2022,25(14):31-33.
[10] 聂志春.家庭赋权方案对脑卒中吞咽障碍患者的干预效果[J].临床医药实践,2022,31(10):782-785.
[11] 时桂香,师淑花,韩绍美.康复干预结合中药熏蒸在脑卒中并发吞咽障碍患者中的临床效果研究[J].中华养生保健,2022,40(11):32-34,154.
[12] 郭琳,马莉,盛井香.心理干预在脑卒中吞咽障碍患者康复训练中的效果[J].心理月刊,2022,17(6):118-120.